Важной задачей дерматолога является диагностика псориаза. От нее зависит качество лечения пациента. Определить псориаз по анализу крови и другим исследованиям – главная обязанность врача.
Псориаз относится к сложным аутоиммунным патологиям. Поэтому, прежде чем ставить данный диагноз, необходимо убедиться в нем. С этой целью каждый пациент должен пройти обследование при псориазе. Оно поможет исключить другие патологии. Дифференциальная диагностика псориаза проводится по основному синдрому болезни – кожным проявлениям. К патологиям, имеющим схожие дерматологические признаки, относятся:
- Различные формы дерматита (себорейный, атопический);
- Красный плоский лишай;
- Сифилис;
- Болезнь Рейтера;
- Эпидермофития паха;
- Нейродермит.
С сосудистыми заболеваниями можно дифференцировать псориаз на ногах, который редко бывает изолированным. Помимо основного синдрома, следует обратить внимание на характер течения патологии, распространенность высыпания на коже, общее состояние пациента. Диф. диагностика псориаза должна проводиться врачом-дерматологом. Она основывается на данных осмотра кожи и лабораторных анализов. Диагностика псориаза у детей должна выполняться особо тщательно. Эта патология редко встречается в практике педиатров. В некоторых случаях развивается псориаз при беременности, при этом требуется специальное наблюдение.
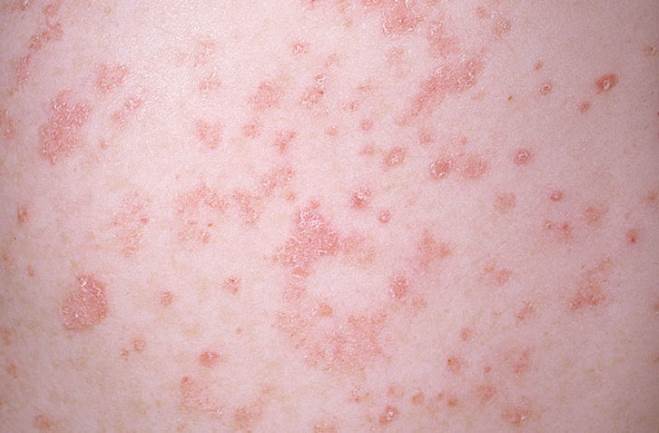
Определить псориаз на коже у больного или какое-то другое заболевание, следует как можно раньше. Это влияет на тактику лечения и прогноз. Узнать псориаз удается по специфическим кожным проявлениям – бляшкам (фото 2). Они представляют собой папулы розового цвета, которые возвышаются над поверхностью кожи. Прогрессирующая стадия характеризуется распространением пятен и возникновением на них чешуек серебристого цвета. Алгоритм диагностики представляет собой последовательное выполнение исследований.
Чтобы распознать псориаз у ребенка, выполняют те же методы, что и для взрослых пациентов. В первую очередь проводится осмотр кожного покрова. Определить псориаз у ребенка можно только после выполнения дерматологических методов диагностики. Поэтому педиатр должен направить больного в специализированный диспансер. План обследования при псориазе включает следующие пункты:
- Выяснение жалоб и осмотр;
- Специальное исследование пораженной кожи – дермоскопия;
- Лабораторные исследования – общий и биохимический анализ крови, коагулограмма, исследование мочи;
- Биопсия кожи при псориазе.
Только после получения результатов можно сделать заключение. Диагностика псориаза ногтей основана на лабораторных методах и физикальных данных. Чтобы выявить болезнь, важны все обследования. Наибольшую значимость представляет биопсия при псориазе. Она позволяет провести исследование пораженных участков ткани.
Диагностика псориаза проводится в условиях стационара. Это нужно для контроля лечения и исключения заразных заболеваний. Дифференциальный диагноз псориаза и красного плоского лишая основан на физикальном осмотре. Также, выполняется дермоскопия. Высыпания при лишае имеют сиреневый оттенок, центр патологического очага вдавлен внутрь, края папул – возвышены. Патологические очаги локализованы на сгибательных поверхностях, в паховой области. Шелушение кожного покрова не выражено.
Диф. диагноз псориаза и сифилитического поражения основан на данных анамнеза болезни и специального лабораторного теста – реакции Вассермана. Папулы при данной патологии отличаются полушаровидной формой и одинаковыми размерами. Дифференциальный диагноз артропатического псориаза проводят с болезнью Рейтера. Для этого патологического состояния характерно поражение суставов, мочевыводящих путей, глаз. Диагностика в клинике включает наблюдение за состоянием пациента. При болезни Рейтера высыпания проходят быстрее, локализуются чаще на половых органах и в ротовой полости.
В литературе по дерматологии можно найти специальную таблицу дифференциального диагноза псориаза (фото в гал). В ее основе лежит кожный синдром. Формулировка диагноза включает фазу патологического процесса, степень тяжести и клиническую форму болезни. Поставить диагноз псориаз можно только после оценки всех показателей и длительного наблюдения. Симптомы при этой патологии сохраняются на протяжении нескольких месяцев.
Исследования псориаза начинаются с лабораторных методов диагностики. Они помогают быстро исключить такие болезни, как сифилис, дерматит, аллергические патологии кожи. Какие анализы нужно сдать при псориазе? Для диагностики необходимо выполнить исследование крови и мочи. С их помощью удается определить инфекционную природу патологического состояния и фазу процесса. Определить псориаз по анализу крови невозможно. Однако он помогает предположить данный диагноз.
Общий анализ крови указывает на наличие воспалительного процесса бактериальной, или вирусной этиологии. Эти данные являются неспецифическими, поэтому по ним нельзя поставить диагноз. Анализ крови на псориаз покажет увеличение числа лейкоцитов и ускорение СОЭ, в некоторых случаях отмечается снижение гемоглобина. Он поможет исключить вирусные патологии и аллергические заболевания. СОЭ при псориазе может быть сильно повышено. Это связано с наличием хронического аутоиммунного воспаления. Сдавать кровь при псориазе следует 2-4 раза в год. Исследование позволяет следить за активностью процесса воспаления.
Биохимический анализ крови при псориазе тоже не является специфичным. В нем будет наблюдаться повышение фракций белков, отвечающих за воспалительный процесс. Ревматоидный фактор должен быть отрицательным. Самый достоверный анализ на псориаз – это биопсия кожи с поверхности бляшек. Гистологическое исследование позволяет сделать окончательное заключение.
Анализы сдают при псориазе постоянно. С помощью этих исследований доктор оценивает динамику патологического процесса и лечения. Некоторых пациентов интересует вопрос: можно ли быть донором крови с псориазом? На этот вопрос может ответить только лечащий врач. Все зависит от анализов, которые имеются у больного на данный момент. Если изменений в них не наблюдается, то следует проконсультироваться с врачом-трансфузиологом.
Часто больные интересуются: можно ли через кровь заразиться псориазом? Вероятность передачи данной патологии невысока, однако инфицирование возможно. Если воспалительный процесс находится в активной фазе, при псориазе сдавать донорскую кровь запрещено. Заболевание характеризуется накоплением иммунных комплексов, которые направлены на уничтожение собственных клеток кожи. В активной стадии процесса патологические антитела могут вызвать инфицирование у человека, не болевшего ранее.
С особой осторожностью стоит назначать лечение псориаза у детей, ведь в терапии этого заболевания используются гормоны, которые вредны для растущего организма. Подбирать и менять дозировку медикаментов должен дерматолог, совместно с педиатром.
По материалам www.psoriazo.ru
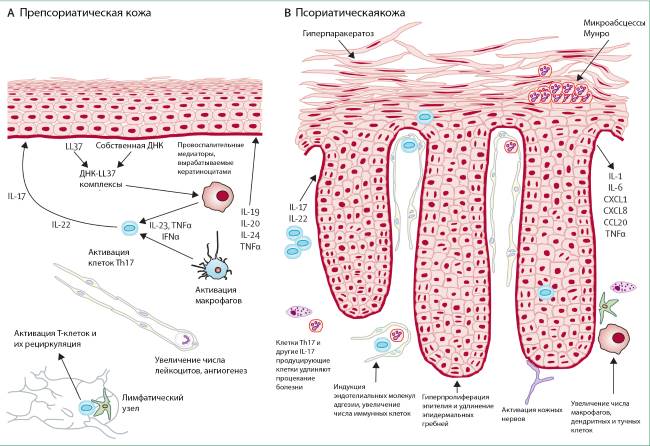
Псориаз — неинфекционный дерматоз хронического типа. В результате заболевания на коже появляется характерная сыпь с бело-серебристыми бляшками. Возможен зуд и сопутствующий дискомфорт.

Нестабильная работа печени влияет на качестве очистки крови. Поэтому её функциональные расстройства негативно отражаются на состоянии кожи человека.
Дисфункция способна проявляться следующим образом:
Появление симптоматики, характерной при псориазе может быть вызвано аллергической реакцией, вирусным агентом и другими внешними факторами. В настоящее время сложно установить причину развития болезни — врачи до сих пор не изучили природу псориаза.
Только полная диагностика способна своевременно выявить проблемы с кровью, вызванные псориазом. Лабораторные исследования и тщательный медицинский осмотр — только так можно справиться с проблемой.

Подобный эффект обладают различные заболевания печени, вроде первичного цирроза или острого гепатита. Патология стимулирует превращающие процессы тканей, заставляя клетки постоянно перерождаться.
Нестабильная работа печени негативно отражается на крови:
- менее интенсивное кровообращение;
- повышение концентрации желчного секрета;
- избыточное содержание токсинов.

Существует определённый список противопоказаний:
- хронические заболевания;
- развивающаяся патология;
- перенесённые болезни;
- посещение удалённых уголков планеты.
Любая из этих причин может стать причиной для отказа в донорстве. Также донор должен иметь нормальный вес (от 50 кг), стабильную температуру тела (до 37°C), нормальное диастолическое (60—100) и систолическое (90—160) давление, а также допустимый пульс (от 50 до 100 ударов).

В некоторых регионах России, донорские центры требуют от доноров местной регистрации. Подойдёт как постоянная, так и временная регистрация, сроком от 6 месяцев. Но отдельные медицинские отделения принимают и доноров из других регионов.
Узнать все эти нюансы можно у координатора донорского центра. Связавшись со специалистами по номеру горячей линии или посетив учреждение лично, стоит внимательно прочитать условия сдачи.

От типа донорства также зависит метод сбора и подготовительные тесты:
- Перед сдачей цельной крови берут пробу из пальца. Её подвергают экспресс-анализу для определения резус- и келл-фактора, группы, а также уровня содержания гемоглобина. Как правило, результаты становятся известны уже через несколько минут. Получив одобрение специалиста, можно смело отправляться на медицинский осмотр.
- Из вены пробу на анализ берут при сборе отдельных компонентов крови. Тестирование также позволяет определить резус-фактор и группу, а также выявить некоторые клинические показатели в результате биохимического анализа. Такие исследования исключают признаки гепатита, сифилиса или ВИЧ. Результаты становятся известны в течение 1—24 часов. Если придётся ждать целые сутки, то перед повторным визитом придётся связаться с ОПК или СПК для предварительной записи. В некоторых случаях, процедура разрешена только кадровым донорам.
Сбор цельной крови длится около 10 минут. В течение этого времени из вены донора берётся около 450 мл. Происходит это на специальном оборудовании, с использованием одноразовых материалов и непосредственно контактирующих предметов.
Получение отдельных кровяных компонентов — более сложная процедура. Специальная аппаратура позволяет взять у донора необходимое количество материала, выделить нужные компоненты, а остатки вернуть обратно в организм. Получение тромбоцитов занимает около одного часа, а эритроцитов и плазмы — не более 30 минут.
Важно! При сдаче отдельных компонентов, в кровь вводится цитрат натрия. Это необходимо для замедления свёртываемости на время процедуры. Иногда вещество вызывает дискомфорт: выраженная слабость, головокружение, озноб. Почувствовав недомогание, следует сразу сообщить об этом дежурному специалисту. Врач сделает инъекцию глюконата кальция, накроет донора тёплым одеялом. Это должно стабилизировать состояние организма.

Каждый человек, добровольно сдавший кровь, имеет право на денежную компенсацию. Деньги, выплачиваемые донору, компенсируют расходы на еду для восстановление сил. Поэтому в некоторых случаях, вместо денег, пациент получает талон на бесплатный обед.
Также следует обратиться в донорский центр за справкой, подтверждающей сдачу крови. Это даст 2 дня отдыха от работы: в день сбора и ещё один на выбор.

Как отмечают специалисты, причиной того, что при псориазе нельзя сдавать кровь, стал характер самого заболевания. Это хроническая патология со сложным лечением. До сих пор медики не знают как полностью вывести болезнь из организма и что способствует её появлению. Более того, псориаз классифицируют как аутоиммунное заболевание. Это значит, что естественная защита организма работает очень плохо. Таким образом, можно не только взять заражённую кровь но и случайно занести инфекцию донору.
По материалам kaklechitpsoriaz.ru
Для спасения человеческой жизни очень часто требуется донорская кровь. Однако далеко не все люди могут ее сдавать. Министерство здравоохранения в своих приказах четко указывает перечень противопоказаний к процедуре забора крови. Среди них – больные псориазом люди.
Ограничить круг лиц, которые могут стать донором крови, медицинских сотрудников заставляет обстановка с инфекциями, сложившаяся к XXI столетию. Многие из этих инфекций передаются именно через биологические жидкости. К тому же потеря определенного объема жидкой ткани при стандартном посещении центра переливания крови может спровоцировать обострение отдельных хронических заболеваний.
Именно этим руководствуется Министерство здравоохранения, формулируя причину недопуска лиц с псориазом к донорству. Несмотря на то что четкой взаимосвязи переливания крови и заражением этой неинфекционной патологией не установлено, тем не менее аутоиммунный характер заболевания и сложность его лечения стали поводом для включения его в перечень ограничений к сдаче крови.
Взятие донорского материала способствует:
- обострению псориаза;
- утяжелению клинической картины болезни;
- увеличению площади поражения покровных тканей;
- появлению тяжелых осложнений.
Все вышеперечисленное подводит к отрицательному ответу на вопрос, можно ли сдавать кровь при псориазах. Врачи считают, что при этом заболевании следует воздержаться.
С целью повышения безопасности как для доноров, так и для тех людей, которые вынуждены прибегнуть к помощи чужой крови для выздоровления, Министерство здравоохранения в 2012 году обновило перечень ограничений к процедуре взятия жидкой биологической ткани. Они могут быть постоянными – абсолютными, либо временными – относительными.
Псориаз является противопоказанием к донорству. В этом перечне также присутствуют:
- острые и хронические инфекционные поражения;
- злокачественные новообразования любой локализации и стадии;
- паразитарные инвазии;
- патологии кроветворной и кровеносной системы;
- сердечно-сосудистые расстройства;
- декомпенсация деятельности почек, а также печени;
- эндокринные заболевания, в том числе и диабет;
- перенесенные операции с удалением органов;
- гнойные поражения внутренних либо внешних структур организма;
- воспаления аутоиммунного характера;
- любые бактериальные болезни.
Кроме того, что донор должен иметь крепкое здоровье и заболевания в любой форме на момент сдачи должны отсутствовать, донору необходимо обладать соответствующим весом, температурой и артериальным давлением. Все эти показатели проверяются перед и после каждой сдачи крови.
Человек, достигнув совершеннолетнего возраста, получает множество прав, в том числе распоряжаться всеми тканями и органами своего организма. На этом и основывается суть процедуры взятия биологической жидкости – крови – для спасения человеческой жизни.
Перед тем, как приступить непосредственно к извлечению биоматериала, требуется пройти медицинский осмотр и заполнить несколько анкет. В ряде случаев может потребоваться разрешение от лечащего врача.
Обследование донора перед сдачей крови обязательно включает в себя:
- экспресс-анализ на установление группы крови и ее резус-фактора, а также концентрацию гемоглобина – анемия может стать противопоказанием к донорству;
- при потребности в отдельных компонентах крови – из вены будет взят образец для выявления биохимических показателей, к примеру глюкозы, трансаминаз, креатинина;
- непременное условие – отсутствие таких тяжелых инфекций, как сифилис, ВИЧ, а также гепатит.
Если будущий донор с честью выдерживает предварительные испытания, его допускают в центр переливания крови, с помощью специального оборудования из вены извлекают требуемый объем жидкости – около 450 мл. Как правило, неприятных ощущений у человека не возникает. Длительность стандартной процедуры не более 10–15 минут.
При необходимости получения отдельных компонентов жидкой ткани времени может потребоваться больше: кровь извлекается, из нее выделяют требуемые элементы, а остатки вновь водят в кровяное русло донора. На все манипуляции уходит около часа.
Звание донора – это почетно.
Стимулирующим фактором является получение денежного вознаграждения, а также определенных социальных льгот. Однако главное все же – это сознание того, что будет спасена чья-то жизнь.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
По материалам psoriaze.ru
Псориаз (чешуйчатый лишай) – одно из самых распространенных и мало изученных заболеваний современности. Так, от его характерных кожных проявлений страдает не менее 4% населения планеты. При этом данное заболевание относится к числу системных – поражает не только кожные покровы, но и может переходить на суставы, ногтевые пластины, локализоваться на волосистой части головы.
Примечательно, что в крайне тяжелых запущенных случаях псориаз задевает и все внутренние органы, сказываясь на их функциях.
Тем не менее, главным опознавательным знаком любой формы псориаза являются все же свойственные только ему сыпные элементы – в медицине их принято называть «псориатическими бляшками». Они представляют собой воспаленные выпуклые рельефные пятна, окрашенные в красновато-розовый цвет, поверхность которых обильно усыпана мелкими серебристо-серыми шелушащимися элементами – чешуйками. Такие образования легко удаляются при малейшем же механическом воздействии.

Существуют и другие подходы, объясняющие появление и развитие псориаза. Приведем примеры некоторых из них:

Неясность этиологии псориаза влечет за собой то, что данное заболевание так до сих пор и относится к списку неизлечимых. Это значит, что даже правильно подобранное комплексное лечение не способно раз и навсегда избавить пациента от ненавистных сыпных элементов на коже. Псориазу свойственно хроническое рецидивирующее течение с продолжительными периодами обострения и короткими этапами ремиссии.
Хороший симптоматический эффект при снятии неприятных ощущений на коже демонстрируют проверенные народные средства – отвары, настои, настойки на основе лекарственных растений. Они быстро снимают неприятные ощущения на коже – зуд, шелушение, гиперемию, отечность, эффективно борются с болевым синдромом и предотвращают дальнейшее распространение псориатических бляшек по телу. Стоит учитывать, что большинство таких средств – потенциальные аллергены, поэтому перед тем, как приступить к лечению, необходимо проконсультироваться с врачом-дерматологом.

Лабораторные анализы на псориаз – именно те диагностические мероприятия, которые помогают врачу-дерматологу подтвердить наличие именно этого недуга у больного. Кроме того, такие исследования призваны установить факторы, обусловившие появление (обострение) недуга и выявить наличие (отсутствие) сопутствующих проблем со здоровьем.
Итак, стандартный «пакет» анализов на псориаз включает:
- Анализ кала с целью обнаружения яиц гельминтов либо инфекционных поражений кишечника.
- Общий анализ крови при псориазе.
- Анализ крови на биохимию при псориазе. Данное исследование помогает врачу точно установить причину возникновения и развития заболевания, а также корректно подобрать медикаментозное лечение.
- Биопсия кожи – еще один важный анализ на псориаз. Это диагностическое мероприятие незаменимо на ранних этапах развития патологии, когда характерные псориатические бляшки еще ярко не заявляют о себе.
Какой анализ на псориаз поможет выявить такую форму заболевания как псориатический артрит (поражение суставов)? В данном случае пациенту также назначается целый комплекс лабораторных исследований:
- Общий анализ крови на псориаз. Диагноз подтвердится в случае, если в результате теста обнаружатся повышенные показатели СОЭ, а также будут выявлены признаки гипохромной анемии (малокровия).
- Общий анализ мочи. Цель данного исследования – выявить массовое скопление кристаллов мочевой кислоты (так называемую гиперурекмию).
- Биохимический анализ крови на псориаз. Тест должен продемонстрировать на повышенное содержание белкой острой фазы, гамма-глобулинов, альфа-2.
- Исследование на ревматоидный фактор (дифференциальная диагностика артропатического псориаза с ревматоидным артритом).
- Анализ на псориаз синовиальной (суставной) жидкости при соответствующем диагнозе продемонстрирует нейтрофильный лейкоцитоз.
- Обязательной составляющей комплексной диагностики псориатического артрита являются иммунологические исследования.
Крайне редко с целью выявления (подтверждения причины или формы) псориаза пациентам назначают следующие виды обследования:
- Рентгенографию. Необходимость данного теста время от времени возникает при диагностике артропатического псориаза. Эксперт исследует состояние суставов пациента, оценивает степень поражения костных и хрящевых тканей.
- Посевы микрофлоры, которые берутся со слизистой. Цель – исключение острого фарингита или любых других инфекционных заболеваний верхних дыхательных путей.
- Тест с оксидом калия помогает выявить те или иные грибковые инфекции (возбудители обострения недуга).
- Крайне редко требуется анализ на сифилис.
- При подозрении на псориаз у беременных назначают анализ на пролактин.

Итак, стандартная терапевтическая схема для пациентов с псориазом включает такие компоненты:
- Прием системных лекарственных препаратов различного спектра действия. Это должны быть иммуносупрессоры, биологические агенты, цитостатики, обезболивающие средства и спазмолитики, гепатопротекторы, энтеросорбенты, при необходимости – антибиотики. Другие лекарства подбираются исходя из индивидуальных симптомов заболевания.
- Местные составы. Это могут быть аптечные крема, мази, гели, спреи с антибактериальным, противовирусным, антимикотическим, противовоспалительным, антигистаминным, обезболивающим, ранозаживляющим и кератолитическим, противозудным эффектом. Они призваны устранить шелушение, жжение, отечность и гиперемию, справиться с болевым синдромом, обеспечить быстрое удаление псориатических бляшек с кожи и предотвратить появление новых сыпных элементов.
- Лечебная диета. Так, из ежедневного меню пациентов с соответствующим диагнозом полностью исключают жареную, жирную, чрезмерно соленую, перченую пищу, а также выпечку, сладости, любые другие кондитерские изделия, алкогольные и газированные напитки. Больные должны употреблять больше клетчатки (овощей, фруктов), каш, можно обогащать их рацион небольшим количеством мяса и рыбы диетических сортов. Суточная норма воды для таких пациентов – 2,5-3 литра. Предпочтение стоит отдавать травяным чаям, свежим сокам, компотам из сухофруктов, ну и, конечно же, очищенной (минеральной) воде без газа.
- Физиотерапия. На поврежденную кожу воздействуют светом, холодом, лазером, практикуют грязелечение.
- Народные средства. Отвары, настои, настойки, приготовленные на основе лекарственных растений, – лучший вариант домашнего симптоматического лечения псориаза. Такие натуральные лекарства снимают зуд, устраняют шелушение, борются с дискомфортными ощущениями на коже и отлично ухаживают за ней (питают, увлажняют).
Своевременная корректная диагностика псориаза – верный на шаг на пути к успешной борьбе с его симптомами и профилактике осложнений. К сожалению, данное заболевание не только с трудом поддается медикаментозной коррекции, но и при отсутствии надлежащей терапии распространяется на все внутренние органы, сказываясь на их функциях.
По материалам izlechenie-psoriaza.ru
 Сбор цельной крови длится около 10 минут. В течение этого времени из вены донора берётся около 450 мл. Происходит это на специальном оборудовании, с использованием одноразовых материалов и непосредственно контактирующих предметов.
Сбор цельной крови длится около 10 минут. В течение этого времени из вены донора берётся около 450 мл. Происходит это на специальном оборудовании, с использованием одноразовых материалов и непосредственно контактирующих предметов.