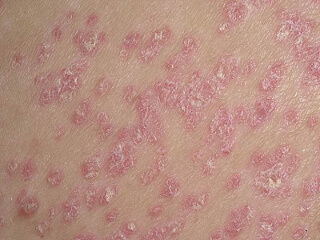
Псориаз — дерматологическое заболевание, выражающееся в проявлении на коже ярко-красных немного припухших пятен (папул), которые часто из-за своего большое количества объединяются в обширные части пораженных кожных покровов. Характерными признаками псориатических пятен является рыхлое шелушение на месте их возникновения при отсутствии неприятных ощущений (зуда, боли).
Распознать псориаз легко — при почесывании папулы отделение кожи усиливается, отслаивающиеся покровы крупные, после удаления шелушений на поверхности пятна появляются мелкие точки крови — последствия травм капилляров. В целом, кожа становится более чувствительной, при нанесении увлажняющих средств шелушение кожи не уменьшается, кроме того, отмечается, что на пораженной заболеванием коже волосяной покров сохраняется. Излюбленными местами расположения папул являются сгибы конечностей, но наравне с этим не редко встречаются псориазные бляшки и на туловище, причем часто это крупные участки, от 10 см 2 и больше. Псориаз является хроническим заболеванием, поддается лечению довольно сложно и часто возвращается даже после долгой ремиссии.
Вокруг этого заболевания есть несколько мифов и самые частый из них — вероятность «подцепить» вирус при контакте с носителем. Чтобы разобраться, имеют ли такие опасения под собой основу, стоит узнать о причинах появления псориаза.
В настоящий момент медики пока не сошлись во мнениях о причинах возникновения псориаза, поэтому остановимся подробнее на каждой точке зрения на вопрос, от чего появляется псориаз.

В результате клинических исследований выяснилось, что в псориатических чешуйках содержатся антигенные комплексы, которые в здоровых клетках эпидермиса человека не представлены, а в крови обнаружены антитела к этим комплексам. Результаты таких исследований дают частичный ответ на вопрос, от чего возникает псориаз — сбой в работе иммунной системы человека выступает в роли «спускового крючка» к появлению недуга.
Генетическая причина заболевания псориазом в своей основе имеет теорию о том, что подверженность данному недугу в семье передается по наследству. Как показали исследования, более чем у 55% заболевших имеются родственники, которые тоже подвержены псориазу, более того, при выявлении недуга у одного из родителей риск появления псориазных папул у ребенка увеличивается на 25%, а при псориазе у обоих родителях — на 75%.
И все-таки генетическую теорию не считают главной причиной псориаза, поскольку ученые сходятся во мнении, что недуг появляется при сочетании нескольких основополагающих факторов.
Все более транслируемой причиной болезни псориаз в последнее время становятся гормональные дисфункции в организме. Это объясняется раскрытием механизма течения заболевания: возрастает репродукция клеток кожи, что сигнализирует о том, что регуляторные функции в ней нарушены, а это является своеобразным признаком нарушений работы эндокринной системы человека. 
В ходе наблюдений, в которых участвовали женщины в разные фазы менструального цикла, выявилось, что в период гормональных всплесков типа менструаций или овуляций псориатические поражения эпидермиса значительно усугублялись, то же самое относилось и к беременным женщинам — во время всего срока вынашивания папулы становились более обширными.
Тут стоит отметить, что медициной до нынешнего дня не выявлено оказывающих влияние на появление и течение псориаза гормонов, поэтому эндокринную теорию как основополагающую никто назвать так же не может.
Нейрогенная теория основывается на психологических причинах псориаза, данная теория сейчас самая молодая и на сегодняшний день под собой серьезными основами не располагает.
Согласно указанной теории, причиной, почему появляется псориаз, становится вазомоторный невроз в стенках и мышцах сосудов кровеносной системы, что влечет за собой сужение стенок сосудов, вследствие чего кровоснабжение кожи ослабевает и на ее поверхности появляются псориазные папулы.
Тестирование, проведенное в середине ХХ века, показало, что психологические переживания могут выступать стимулирующими факторами к появлению псориаза, так, у большинства пациентов течение болезни обострялось после стрессов и других нервных потрясений.
Долгое время ученые обозначали инфекции как причину, от чего бывает псориаз. Действительно, отмечается, что в период болезней инфекционными заболеваниями течение псориаза обостряется, а иногда отмечаются случаи первых проявлений поражений кожных покровов. Однако, чаще это списывается на общее ослабление защитных функций организма, поэтому прямой зависимости между вирусами и псориазом выявлено не было.
Кроме того, идея о возможности заразиться при контакте с больным подтверждена не была, что дает повод медикам усомниться в вирусной теории возникновения данного заболевания.
Чтобы ответить на вопрос, почему возникает псориаз, ученые решили провести полное обследование пациентов, в результате которого было обнаружено, что у всех замечены нарушения в обменных процессах.
- Первое, что было выявлено — температура тела заболевших ниже нормы, что свидетельствовало о замедленном обмене веществ в организме.
- Второе, что объединяло всех пациентов — повышенный уровень холестерина в крови, что заставило медиков трактовать псориаз как холестериновый диатез, объясняют это тем, что повышенный холестерин нарушает липидный обмен в теле человека, что вызывает появление на коже ороговевших участков.
- Наконец, у всех больных псориазом отмечался нарушенный баланс витаминов, в частности витаминов В12, В6, группы А — был значительный дефицит, но при этом непосредственно в эпидермисе содержание витамина С превышало норму. Такие нарушения оказывают серьезное воздействие на защитные функции организма и кожных покровов.
При поиске причин, отчего возникает псориаз, было отмечено, что существуют некоторые факторы, которые оказывают небольшое влияние на появление псориазных папул, при этом можно сказать, что эти факторы в большинстве своем являются косвенным подтверждением воздействия уже описанных ранее причин появления псориаза, а именно:
- духовные причины псориаза, к ним можно отнести переживания и стрессы. Для минимизации риска возникновения заболевания вследствие таких факторов врачи рекомендуют избегать таких ситуаций, а также принимать успокоительные средства;
- прививки, инфекционные заболевания дыхательных путей, которые сами по себе влекут обострение и возникновение псориаза, а также лекарства, которые применяются при лечении этих заболеваний;
- антибиотики, иммуномодуляторы, витаминные комплексы с высоким содержанием витаминов групп В, А, С, которые вызывают изменения деятельности иммунной системы;
- повреждения кожных покров (ожоги, царапины, укусы), переохлаждения;
- всплески эндокринной системы. Как уже упоминалось, любые перепады гормонального фона провоцируют псориазные высыпания на коже;
- нездоровое питание, употребление алкоголя. Медиками доказано, что люди, которые употребляют в пищу нежирные продукты, много овощей и фруктов, периодически устраивают разгрузочные дни и тем самым снижают уровень холестерина в крови менее подвержены заболеванию, чем те, кто злоупотребляет жирной пищей, сладким, а также алкоголем. Алкоголь вызывает кратковременное отравление организма, которое на 4% увеличивает вероятность возникновения псориаза.
Обычно, если проявляется обострение псориаза, то это результат воздействия одного или нескольких провоцирующих факторов, поэтому если у человека уже обнаружено данное заболевание, то следует по возможности ограничить появление такого негативного воздействия в жизни.
Резюмируя, можно сказать, что главное опасение всех людей в отношении псориаза — возможность заразиться им — безосновательно, поскольку вируса псориаза так и не обнаружено. Но при этом причины возникновения этого заявления таковы, что в группу риска имеет все шансы попасть практически каждый и именно поэтому нужно бережно и со вниманием относиться к своему здоровью и укреплять иммунитет. А если эта проблема Вас коснулась, то причины и лечение псориаза в каждом конкретном случае должен устанавливать врач-дерматолог, самолечение здесь может привести к ещё большему обострению заболевания.
По материалам 1psoriaz.ru

Основные симптомы псориаза характеризуются появлением на коже мономорфной сыпи: узелков ярко-розового цвета, покрытых серебристыми чешуйками. Элементы сыпи могут сливаться в различные конфигурации, напоминающие географическую карту. Сопровождается умеренным кожным зудом.
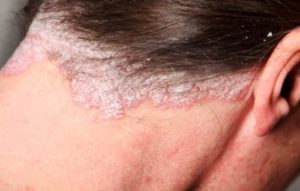
Как правило, заболевание поражает участки кожи на голове, локтевых и коленных суставах, в нижней части спины. Известен также псориаз ногтей, наружных половых органов и суставов, однако, эти формы встречаются намного реже по сравнению с поражениями кожи.
Болезнь может развиваться в любом возрасте, но чаще всего псориаз поражает людей молодого возраста. В этом материале мы расскажем все про псориаз — симптомы, лечение, диета и народные средства которые помогут лечить болезнь в домашних условиях.
Причина возникновения псориаза неизвестна, но спровоцировать болезнь могут иммунологические сдвиги в организме (аутоиммунная агрессия), неврологические расстройства, нарушения обмена веществ. Способствуют возникновению псориаза наследственность, снижение иммунитета после болезней, стрессы.
Одной из главных теорий возникновения псориаза является гипотеза о так называемом генетическом факторе. Как правило, псориаз у детей до 10 лет является именно наследственной формой заболевания – в роду у крохи практически всегда можно найти родственника, страдающего аналогичным заболеванием. А вот если псориаз проявляется в более зрелом возрасте, врачи предполагают, что заболевание имеет другую природу происхождения – бактериальную или вирусную.
Факторы, которые способствуют развитию псориаза:
- наследственная предрасположенность;
- тонкая сухая кожа;
- внешние раздражающие факторы;
- излишняя гигиена;
- вредные привычки;
- прием некоторых препаратов может спровоцировать болезнь (бета-блокаторы, антидепрессанты, противосудорожные и антималярийные препараты);
- инфекции (грибки и стафилококк);
- стрессы.
Международный день псориаза (World Psoriasis Day) отмечается ежегодно 29 октября под патронатом Международной федерации ассоциаций псориаза (IFPA). Впервые этот день отмечался в 2004 году.
Многочисленные исследования подтвердили, что псориаза не заразен. Наличие нескольких членов семьи, больных псориазом, объясняется возможной наследственной (генетической) передачей болезни.
Выделяются три стадии развития псориаза:
- Прогрессирующая — появляются новые высыпания, больного беспокоит интенсивный зуд.
- Стационарная — появление новых высыпаний прекращается, уже существующие начинают заживать.
- Регрессирующая — вокруг очагов образуются псевдоатрофические ободки, в центре крупных бляшек видны участки здоровой кожи; правда, о болезни напоминает гиперпигментация — на месте пораженных участков кожа имеет более темный, чем здоровая, цвет.
Также псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи.
Рекомендуется обратиться к врачу при появлении следующих признаков:
- Красные выпуклые пятна (бляшки), покрытые сухими белыми или серебристыми чешуйками. Пятна чаще всего появляются на локтях и коленях, однако высыпания могут быть на любом участке тела: коже головы, руках, ногтях и лице. В некоторых случаях пятна зудят;
- Деформированные, слоящиеся ногти;
- Сильное отшелушивание мертвых клеток кожи (напоминает перхоть);
- Волдыри на ладонях и ступнях, болезненные трещины на коже.
Псориаз – это системное заболевание, которое поражает не только кожу и ногти. От него страдают суставы, сухожилья и позвоночник, иммунная, нервная и эндокринная системы. Часто поражаются почки, печень, щитовидная железа. Больной ощущает сильную слабость, страдает от хронической усталости и депрессии. В связи с таким комплексным действием на организм, заболевание в последние годы принято называть псориатической болезнью.
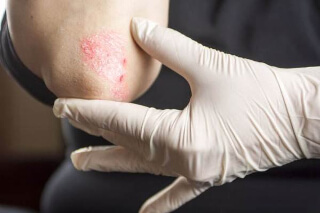
Псориаз и его симптомы характеризуются наличием однородной сыпи в виде бляшек диаметром от 1—3 мм до 2—3 см, розово-красного цвета, покрытых рыхло сидящими серебристо-белыми чешуйками. В результате краевого роста элементы могут сливаться в бляшки различных размеров и очертаний, иногда занимающие обширные участки кожи. Бляшки обычно располагаются на коже разгибательной поверхности конечностей, особенно в области локтевых и коленных суставов, туловища и волосистой части головы.
- Бляшковидный псориаз , или обыкновенный псориаз, вульгарный псориаз, простой псориаз (psoriasis vulgaris) (L40.0) является наиболее часто встречающейся формой псориаза. Он наблюдается у 80 % — 90 % всех больных псориазом. Бляшковидный вульгарный псориаз наиболее часто проявляется в виде типичных приподнятых над поверхностью здоровой кожи участков воспалённой, красной, горячей кожи, покрытых серой или серебристо-белой, легко отслаивающейся, чешуйчатой, сухой и утолщённой кожей. Красная кожа под легко снимаемым серым или серебристым слоем легко травмируется и кровоточит, так как содержит большое количество мелких сосудов. Эти участки типичного псориатического поражения называются псориатическими бляшками. Псориатические бляшки имеют тенденцию увеличиваться в размерах, сливаться с соседними бляшками, формируя целые пластины бляшек («парафиновые озёра»).
- Псориаз сгибательных поверхностей (flexural psoriasis), или «обратный псориаз» (inverse psoriasis) (L40.83-4) обычно выглядит как гладкие, не шелушащиеся или с минимальным шелушением, не особенно выступающие над поверхностью кожи красные воспалённые пятна, располагающиеся исключительно в складках кожи, при отсутствии или минимальном поражении других участков кожи. Наиболее часто эта форма псориаза поражает складки в области наружных половых органов, в паху, на внутренней поверхности бедёр, подмышечные впадины, складки под увеличенным при ожирении животом (псориатический паннус), и на складках кожи под молочными железами у женщин. Эта форма псориаза особенно подвержена ухудшению под влиянием трения, травмирования кожи и выделения пота, и часто сопровождается или осложняется вторичной грибковой инфекцией или стрептококковой пиодермией.
- Каплевидный псориаз (guttate psoriasis) (L40.4) характеризуется наличием большого количества маленьких, приподнятых над поверхностью здоровой кожи, сухих, красных или лиловых (вплоть до фиолетового цвета), похожих по форме на капли, слезинки или небольшие точки, кружочки элементов поражения. Эти псориатические элементы обычно усыпают собой большие поверхности кожи, наиболее часто бёдра, но могут также наблюдаться на голенях, предплечьях, плечах, волосистой части головы, спине, шее. Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.
- Пустулёзный псориаз (L40.1-3, L40.82) или экссудативный псориаз является наиболее тяжёлой из кожных форм псориаза и выглядит как приподнятые над поверхностью здоровой кожи пузырьки или волдыри, наполненные неинфицированным, прозрачным воспалительным экссудатом (пустулы). Кожа под и над поверхностью пустул и вокруг них красная, горячая, отёчная, воспалённая и утолщённая, легко отслаивается. Может наблюдаться вторичное инфицирование пустул, в этом случае экссудат приобретает гнойный характер. Пустулёзный псориаз может быть ограниченным, локализованным, при этом наиболее частой его локализацией являются дистальные концы конечностей (рук и ног), то есть голени и предплечья, это называется пальмоплантарный пустулёз (palmoplantar pustulosis). В других, более тяжёлых случаях пустулёзный псориаз может быть генерализованным, с широким распространением пустул по всей поверхности тела и тенденцией к их слиянию в более крупные пустулы.
- Псориаз ногтей , или псориатическая ониходистрофия (L40.86) приводит к разнообразным изменениям внешнего вида ногтей на пальцах рук или ног. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечной исчерченности ногтей линиями, утолщения кожи под ногтями и вокруг ногтевого ложа, расслоения и утолщения ногтя, полной утраты ногтей (онихолизис) или развития повышенной ломкости ногтей.
- Псориатический артрит (L40.5), или псориатическая артропатия, артропатический псориаз сопровождается воспалением суставов и соединительной ткани. Псориатический артрит может поражать любые суставы, но наиболее часто — мелкие суставы дистальных фаланг пальцев рук и/или ног. Это в типичных случаях вызывает сосискообразное разбухание пальцев рук и ног, известное как псориатический дактилит. Псориатический артрит может также поражать тазобедренные, коленные суставы, плечелопаточный сустав, суставы позвонков (псориатический спондилит). Иногда псориатический артрит коленных или тазобедренных суставов и особенно псориатический спондилит бывает настолько выраженным, что приводит к тяжёлой инвалидности больного, неспособности передвигаться без специальных приспособлений и даже к прикованности к постели. Летальность при этих наиболее тяжёлых формах псориатического артрита повышается, так как иммобилизация больного в постели способствует возникновению пролежней и пневмонии. Приблизительно 10 — 15 процентов больных псориазом страдают также псориатическим артритом.
- Псориатическая эритродермия (L40.85), или эритродермический псориаз проявляется распространённым, нередко генерализованным воспалением и шелушением, отслойкой кожи на всей или на большой части поверхности кожи. Псориатическая эритродермия может сопровождаться интенсивным кожным зудом, отёком кожи и подкожной клетчатки,болезненностью кожи. Псориатическая эритродермия нередко бывает результатом обострения вульгарного псориаза при его нестабильном течении, особенно при внезапной резкой отмене системного лечения или местных глюкокортикоидов. Может также наблюдаться как результат провокации алкоголем, нервно-психическим стрессом, интеркуррентными инфекциями (в частности простудными заболеваниями). Эта форма псориаза может быть летальной, поскольку чрезвычайно сильное воспаление и шелушение или отслойка кожи нарушают способность организма к регуляции температуры тела и барьерную функцию кожи, что может осложниться генерализованной пиодермией или сепсисом. Однако ограниченная, локализованная псориатическая эритродермия может даже быть первым симптомом псориаза, впоследствии трансформируясь в вульгарный бляшковидный псориаз.
Симптомы псориаза варьируются в зависимости от конкретного сезона и стадии. У многих пациентов наблюдается “зимняя” разновидность заболевания, при которой периоды обострения бывают в конце осени или зимой.
Как выглядит псориаз в начальной и других стадиях на фото:
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений.
- Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений.
Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10 до 15 % больных с псориазом страдают также псориатическим артритом.
Для успешного лечения необходимо учитывать, в какой стадии находится болезнь в настоящее время — в зависимости от этого меняется интенсивность терапии. Кроме того, лечение псориаза всегда состоит из целого комплекса средств: наружных мазей, физиотерапевтических процедур, общего режима. Нужно учитывать также другие имеющиеся заболевания, возраст, пол, влияние профессиональных факторов и общее состояние здоровья человека.
В случае псориаза, для лечения применяют смягчающие средства, кератопластические препараты, местные препараты (мази, лосьоны, кремы) с содержанием глюкокортикоидов (гидрокортизон, преднизолон, дексаметазон), препараты с содержанием цинка пиритионата, мази с содержанием аналогов витамина D3, дегтя, нафталана, гидроксиантронов.
При тяжелых формах псориаза, неэффективности наружной терапии или поражении более 20% поверхности кожи назначают системную медикаментозную терапию, которая включает цитостатики (метотрексат), синтетические ретиноиды (ретинола ацетат, ретинола пальмитат, третиноин), глюкокортикоиды.
Как лечить псориаз без применения медикаментов — суть заключается в использовании криотерапии, плазмафереза, а также назначения системной фотохимиотерапии:
- Фотохимиотерапия — это сочетанное применение ультрафиолетового излучения (длина волны от 320 до 420 нм) с приемом внутрь препаратов, повышающих чувствительность к свету. Применение фотосенсибилизаторов основано на их способности повышать чувствительность кожи к ультрафиолетовым лучам и стимулировать образование кожного пигмента — меланина. Дозу препаратов подбирают индивидуально с учетом веса больного. Процедуры проводятся 3–4 раза в неделю, на курс назначают 20–25 сеансов. ПУВА-терапия противопоказана при острых инфекционных заболеваниях, при обострении хронических болезней, сердечно-сосудистой декомпенсации, онкологии, тяжелом сахарном диабете, тяжелом поражении печени и почек.
На вопрос чем лечить псориаз современная медицина не способна дать четкого ответа, поэтому помимо традиционного лечения больным псориазом рекомендуют придерживаться специальной диеты, а также пробовать народные средства лечения псориаза.
При легких формах течения псориаза порой бывает достаточно наружного лечения псориаза с помощью мащей. Существует множество лекарств, применяемых в наружном лечении псориаза, вот некоторые из них:
- Салициловая мазь способствует размягчению роговых чешуек кожи и их скорейшему удалению, что помогает лучше всасываться другим лекарственным средствам. 0,5 -5% салициловую мазь наносят тонким слоем в области пораженных участков кожи (чем сильнее воспаление кожи, тем меньше наносят мази) 1-2 раза в день. Салициловая кислота также содержится в мазях от псориаза Дипросалик, Акридерм СК и др.
- Нафталановая мазь используется в стационарной и регрессирующей стадии псориаза (никогда при обострении, прогрессировании псориаза). Нафталановая мазь снижает воспаление кожи и зуд. В лечении псориаза применяют 5-10% нафталановую мазь.
- Серно-дегтярная мазь 5-10% способствует снижению воспаления кожи, однако противопоказана при экссудативной форме псориаза (с мокнущими чешуйками и корочками). Серно-дегтярную мазь нельзя наносить на кожу лица. При псориазе кожи головы применяются шампуни с содержанием дегтя (Фридерм деготь и др.)
- Антралин – мазь которая тормозит деление клеток поверхностных слоев кожи и снижает шелушение. Антралин наносят на кожу на 1 час и затем смывают.
- Мази от псориаза с витамином D (Кальципотриол) обладают противовоспалительным эффектом, способствуют улучшению течения псориаза. Кальципотриол наносят на воспаленные участки кожи 2 раза в сутки.
- Скин-кап — это кремы, аэрозоли и шампуни, которые применяются в лечении псориаза кожи головы. Шампуни применяют при псориазе волосистой части головы три раза в неделю, аэрозоли и крема наносят на поверхность кожи 2 раза в сутки.
В том случае, если лечение не дало ожидаемого эффекта, то назначают мази на гормональной основе. Лечение начинают с более легких препаратов, которые имеют минимальные побочные эффекты. Если улучшения не удалось достичь, то назначают более сильные мази с глюкокортикостероидами.
- Мазь Флуметазон . Оказывает противовоспалительное, противоаллергическое, противоотечное, противозудное действие. Подходит пациентам с экссудативными формами псориаза, снижает кровоточивость. Наносят тонким слоем на ограниченные участки 2-3 раза в день. Лечение длится 10-14 дней.
- Мазь Триамцинолон ацетонид . Местное противовоспалительное, противозудное и антиаллергическое средство. Уменьшает намокание кожи. Наносят на пораженный участок 2-3 раза в день до двух недель. Используют в период обострения.
- Гидрокортизон . Подавляет повышенную активность лейкоцитов, предупреждает их перемещение в кожу, устраняет чувство стянутости и зуд.
Для реабилитации больных псориазом на курортах используют: грязелечение, минеральные воды, лечение рыбками, легкими фракциями нефти и физиотерапевтические процедуры. Морская вода, теплый климат также оказывают мощное влияние.
Российские курорты, которые специализируются на лечении больных псориазом: Сочи, Анапа, Геленджик. Мягкий субтропический климат, обилие солнца и длительные морские купания оказывают благотворное действие на состояние кожи, ногтей и суставов. Санаторий Эльтон возле Волгограда (грязелечение), санаторий Ассы возле Уфы предлагают комплекс физиотерапевтических процедур и чистый воздух.
Важно понимать, что успех терапии во многом зависит от действий самого пациента. Именно поэтому лицам, страдающим псориазом, рекомендуют полностью изменить образ жизни и приложить все усилия к созданию благоприятных для выздоровления условий.
В частности, больным рекомендуют:
- соблюдать режим отдыха и труда;
- избегать эмоциональных и физических нагрузок;
- прибегать к использованию народных средств (по согласованию с дерматологом);
- соблюдать гипоаллергенную диету.
В домашних условиях можно использовать множество рецептов народной медицины, которые помогут лечить псориаз. Рассмотрим некоторые из них.
- В посуде из глины необходимо растереть свежие цветки зверобоя (20 г), корень чистотела, прополис, цветы календулы (10 г). В полученную смесь добавляется масло растительное. Хранить в прохладном месте, защищенном от солнечных лучей. Способ применения – 3 раза в сутки тщательно смазывать псориатические высыпания.
- Деготь наносится на пораженные места ватной палочкой. В первые дни начните с 10 минут, после этого смойте деготь дегтярным мылом. И постепенно наращивайте время до 30-40 минут (это можно сделать за 10-12 дней). Делается процедура один раз в день, лучше вечером, потому что запах дегтя остается даже после длительного смывания. А за ночь запах, как правило, полностью проходит.
- Чистотел вырывают с корнем, размалывают, отжимают сок и обильно смазывают им каждое пятнышко. Делать весь сезон. При необходимости повторить на следующее лето.
- На ранних стадиях заболевания можно использовать мазь, которую можно получить из смеси двух яиц и одной ст. ложки растительного масла. Все это нужно взбить, а потом добавить половину ст. ложки кислоты уксусной. Емкость с этим средством следует сохранять, плотно закрыв, и в месте, куда не попадает свет. Применять, намазывая на пятнышки, следует на ночь.
- Народное лечение псориаза включает в себя применение некоторых лекарственных трав. С заболеванием хорошо справляется настой репешка. В особенности этот народный метод следует попробовать тем, кто болеет не только псориазом, но и заболеваниями желудочно-кишечного тракта, печени или желчного пузыря. Настой способствует нормализации работы пораженных участков и улучшению обмена веществ. Одну столовую ложку сухого репешка следует залить в эмалированной посуде стаканом кипятка, накрыть крышкой и настоять час, после чего процедить, отжать, довести количество жидкости кипятком до первоначального объема и пить по четверти стакана четыре раза в день до еды.
Псориаз вылечить не возможно. Современная медицина не предлагает ни одного лекарственного средства, способного вылечить псориаз раз и навсегда. Впрочем, если его лечить медикаментами и прочими методами, то можно добиться довольно неустойчивой ремиссии.
Сказать однозначно, какая диета при псориазе будет самая эффективная, сложно. Дело в том, что помимо продуктов, нежелательных для употребления или полезных, у разных пациентов коррелируется индивидуальная переносимость одних и тех же продуктов питания.
В связи с этим для каждого человека, страдающего псориазом, даются конкретные рекомендации. Общерекомендованная форма питания предусматривает отказ от определенных продуктов, но обеспечивает сбалансированный рацион, снабжающий организм человека всеми необходимыми веществами.
Что нельзя есть больным псориазом:
- пряности;
- орехи;
- острые, копченые и соленые продукты;
- цедра цитрусовых;
- жирное мясо;
- спиртные напитки;
- сыр с плесенью;
Питание при псориазе должно быть богато жирными кислотами, которые в изобилии содержатся в рыбе. Суть болезни такова: сбой в деятельности иммуной системы провоцирует организм производить все новые и новые клетки кожи, не успевая избавиться от старых. В итоге клетки кожи наслаиваются и склеиваются, возникает зуд, раздражение, шелушение.
Почему иммунная система ведет себя подобным образом – неизвестно. Врачи твердят одно – псориаз неизлечим, поэтому сражаться приходится не с самой болезнью, а с ее проявлениями.
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности.
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни.
Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей.
Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Прогноз для жизни при псориазе условно неблагоприятный, заболевание является хроническим, медленно прогрессирующим, своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание.
В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.
По материалам simptomy-lechenie.net
Чешуйчатый лишай — это один из самых распространенных хронических дерматозов. От его симптомов той или иной степени тяжести страдает 5-7% (по данным разных авторов) населения всей планеты. Это заболевание больше известно под названием псориаз. И если ранее патология изучалась только с точки зрения поражения кожи, в настоящее время ее чаще рассматривают как системный процесс, охватывающий практически все органы. Поэтому доктора иногда употребляют термин «псориатическая болезнь», который в большей степени характеризует клинические симптомы и патофизиологические процессы.
Основной причиной патологии называют специфическую аутоиммунную реакцию, предрасположенность к которой передается по наследству. Иными словами, на вопрос, насколько заразен псориаз, доктора отвечают однозначно — заболевание абсолютно не опасно для окружающих. Для появления его симптомов необходимо сочетание наследственной мутации генов и воздействия определенных провоцирующих факторов, которые запускают цепочку иммунологических реакций.
Главным звеном патогенеза такого дерматита является склонность кератиноцитов, составляющих основную массу клеток эпидермиса, к повышенной пролиферации, то есть делению. При этом патологические процессы могут охватывать любой участок тела — волосистую часть головы (себорейная форма), ногти на пальцах рук и ног, подошвенную и ладонную зону и т.д. Но чаще всего псориаз локализован симметрично на сгибательных поверхностях конечностей, вокруг крупных суставов (локтей, коленей в области голеней), вдоль позвоночника, включая заднюю поверхность шеи.
В зависимости от патогенетических механизмов развития патологии, псориаз делят на два типа. Первый встречается почти у 70% пациентов. Его возникновение связано со сложной системой антигенов HLA, для подобной формы заболевания характерна манифестация в относительно раннем возрасте. Это обычно происходит в 20-25 лет, но в последнее время отмечают тенденцию к появлению характерных для псориаза бляшковидных или каплевидных высыпаний даже у грудных детей (обычно поражается кожа в области ягодиц, половых органов, лица). Фото подобных симптомов можно без труда найти в сети.
Помимо наружных проявлений, развитие заболевания обычно сопровождается значительными нарушениями со стороны внутренних органов, это:
- Расстройства эндокринной системы. У девочек-подростков и женщин обострения патологии нередко связаны с менструальным циклом, периодом грудного вскармливания и т.д. У большинства пациентов также выявляют снижение глюкокортикоидной функции надпочечников (современные ученые пытаются связать этот факт с механизмом развития болезни).
- Нарушения метаболизма. Это значительные расстройства азотистого обмена, снижение содержания альбуминов с одновременным повышением уровня α-, β- и γ-глобулинов. Также выявляют изменения липидного обмена, проявляющиеся в виде гиперхолестеринемии и гиперлипидемии. В ходе клинических исследований, которые проводились в конце 90-х годов, специалисты установили взаимосвязь между тяжестью проявлений, которыми характеризуется псориаз, и уровнем свободного холестерина.
- Деструктивные изменения в соединительной ткани. Артропатия встречается в среднем у 5-10% больных, причем если при вульгарной форме патологии она возникает в 6-7% случаев, то при пустулезной — в 32%. Псориатический артрит может протекать по-разному, тяжесть клинических проявлений обусловлена генетическими особенностями. Но обычно заболевание начинается агрессивно и уже в течение 2 лет вызывает серьезные деструктивные изменения в суставах, что нередко приводит к инвалидности. К тому же существует четкая взаимосвязь между интенсивностью воспалительного процесса в хрящевой ткани и эпидермисе.
- Отклонения в деятельности сердечно-сосудистой системы. Уже на начальных стадиях псориаз сопровождается нарушениями ритма в виде тахи- или брадикардии, увеличением размера желудочков, фиброзными изменениями в структуре миокарда, пороками митральных клапанов.
- Поражения желудочно-кишечного тракта. У 93% пациентов с диагнозом псориаз выявляют атрофические изменения слизистой оболочки пищеварительной системы. Также отмечают снижение секреции соляной кислоты, необходимых ферментов. Нарушается процесс всасывания питательных веществ, что приводит к авитаминозам. Кроме того, снижается и функциональная активность печени.
В сложных случаях прибегают к диагностической биопсии. Обычно это требуется для дифференцирования от красного плоского и розового лишая, себорейного дерматита, токсикодермией и другими видами дерматозов и бактериальных пустулезов. При подозрении на псориатический артрит необходимо рентгенологическое и ультразвуковое обследование суставов.
В некоторых городах широко предлагается гемосканирование. Это метод диагностики, основанный на выявлении разнообразных заболеваний, включая псориаз, по капле крови. Но в научных медицинских кругах к подобной методике относятся с изрядной долей скептицизма.
Псориаз — это хроническое заболевание, склонное к постоянным рецидивам, причем доктора иногда затрудняются сказать, что может их спровоцировать. Поэтому пациентам настоятельно рекомендуют придерживаться строгой диеты, ограничить использование косметики. Для ухода за кожей в домашних условиях показаны только специальные шампуни и кремы.
Лечение псориаза комплексное и включает применение, как наружных средств, так и препаратов в форме уколов и таблеток. Так, для местной терапии назначают обычно мази с кортикостероидами, а также медикаменты, способствующие смягчению кожных покровов. Тяжелая форма заболевания, особенно псориатический артрит, требует использования сильных иммуносупрессоров и цитостатиков. Обязательно прописывают комплексы с витаминами.
На этапе ремиссии патологии разрешают лечение в санатории. Больному предлагают солнечные ванны либо солярий, нанесение на пораженные участки кожи дегтя, разнообразные физиотерапевтические процедуры. Не последнюю роль в процессе терапии играет и психо-эмоциональное состояние пациента.
Существует множество систем классификаций данной патологии, но наиболее удобной и поэтому распространенной считается деление на основании особенностей течения, прогноза и клинической картины. Так, болезнь псориаз бывает таких видов:
- вульгарный псориаз, который по характеру сыпи может быть инверсным, пятнистым, себорейным и т.д.;
- псориатический артрит с преимущественным поражением суставов;
- псориатическая эритродермия, для которой помимо кожных характерны и системные проявления;
- пустулезный псориаз, его в свою очередь делят на генерализованный (болезнь по типу Цумбуша) и ладонно-подошвенный (псориаз типа Барбера). Различие этих форм заключается в дальнейшем прогнозе. Первая относится к стремительно прогрессирующим видам заболевания и поэтому смертельно опасна, в то время как клинические признаки второй вполне поддаются медикаментозному контролю.
Болезнь псориаз у большинства пациентов характеризуется симметричным расположением папулезной сыпи. Но доктора подчеркивают, что поражаться может любой участок не только кожи, но и ногтей. Основным элементом высыпаний является так называемая эпидермодермальная папула розовой окраски. Она имеет плоскую форму, шероховатую поверхность и покрыта серебристо-белыми чешуйками, легко отшелушивающихся при соскабливании. Такой оттенок возникает из-за скопления пузырьков воздуха.
Размер папул зависит от стадии заболевания. Сначала это несколько миллиметров, но со временем сыпь распространяется и сливается в большие бляшки разнообразных очертаний. Болезнь псориаз также может сопровождаться сочетанием и отдельно расположенных папул, и обширной сыпи.
Характерной особенностью патологии является феномен Кебнера, его также называют псориатической триадой.
Так, при соскабливании бляшки происходят следующие изменения:
- начинается обильное отделение серебристых чешуек, напоминающих стружку со свечи (феномен «стеаринового пятна»);
- после удаления чешуек открывается влажная «лакированная» поверхность (феномен псориатической пленки);
- при дальнейшем соскабливании кожи начинается капельное кровотечение (феномен «кровяной росы»).
Еще одна классификация патологии основана на внешнем виде высыпаний и размере образующихся папул. Например, бывают такие разновидности псориаза: точечный, когда элементы сыпи схожи с булавочной головкой, кольцевидный при формирующихся из сыпи окружностей, географический при сливании папул в картинку, внешне напоминающую карту, и др.
У 85% пациентов поражение кожи локализовано на руках и ногах, в 70% случаев оно распространяется и на туловище. У половины больных (преимущественно это девочки и женщины) патология охватывает половые органы. Нередко подобные высыпания сочетаются с формированием папул в зоне роста волос на темени, висках, затылке, обычно здесь сыпь носит очаговый характер. Поражение ладоней и подошв отмечают приблизительно у каждого десятого пациента, в таком случае образуются обширные округлые, шелушащиеся бляшки, покрытые бороздками.
Болезнь псориаз носит генетически предопределенный аутоиммунный характер, поэтому для других людей не заразна. Симптомы заболевания можно держать под контролем при помощи определенных медикаментов, но некоторые из них можно в аптеке отпускают только по рецепту врача.
Точные причины возникновения патологии были установлены сравнительно недавно. Только с появлением средств для изучения наследственных генетических мутаций специалисты смогли объяснить, почему развивается заболевание псориаз. В настоящее время точно установлено, что причиной развития патологии служит аутоиммунный процесс на фоне наследственной предрасположенности.
Симптомы поражения кожи возникают после воздействия определенных факторов, стимулирующих процессы усиленного деления кератиноцитов, так и в результате ослабления механизмов, их подавляющих.
К причинам, которые могут вызвать заболевание псориаз, относят:
нервная или психическая травма, сильный стресс;
- эндокринные патологии (сахарный диабет, нарушения работы щитовидной железы);
- хронические инфекционные заболевания, как правило, спровоцированные стрептококком;
- грибковые поражения системного или местного характера;
- иммунодефицитные состояния;
- расстройства обменных процессов, особенно липидного и белкового;
- резкая перестройка гормонального фона;
- длительно не леченные паразитарные инвазии.
В настоящее время выдвигаются гипотезы о возможном воздействии разнообразных вирусов на генетический аппарат эпидермальной клетки.
В зависимости от выраженности клинических симптомов и области локализации очагов поражений кожи заболевание псориаз может протекать в трех стадиях:
- Легкая, характеризуется возникновением единичных папул, практически полным отсутствием зуда и участков шелушения кожи.
- Средняя сопровождается поражением от 3% до 10% поверхности кожного покрова, поэтому симптомы проявляются гораздо сильнее, возникают расстройства со стороны органов пищеварительной, сердечно-сосудистой систем.
- Тяжелое течение патологии характеризуется наличием очагов воспаления на больше чем 10% поверхности эпидермиса. Ярко выражены сопутствующие органные расстройства.
Заболевание псориаз, как и другие дерматологические патологии, оказывает существенное влияние на качество жизни, так как именно кожа является основной видимой частью тела. И ее состояние несомненно влияет на привлекательность человека. И его самооценка во многом зависит от степени принятия в обществе, широты круга друзей, устройства личной жизни.
Заметные невооруженным глазом неэстетические клинические проявления псориаза приводят к особому положению человека среди окружающих. Больной чувствует, что на него постоянно смотрят, а иногда насмехаются и осуждают. Поэтому пациенту приходится прикрывать дефекты одеждой, бородой. Кроме того, постоянно возникают незнакомые для здоровых людей бытовые проблемы с выбором парикмахера, косметолога, места для купания как в бассейне, так и в открытом водоеме.
Все эти факторы оказывают существенное влияние на психосоматическое состояние человека. Постоянно возникают проблемы с адаптацией в коллективе, что особенно важно для подростка. Часто люди сталкиваются со сложностями в создании семьи, поиске работы и т.д. Не самым лучшим образом на состоянии человека сказываются нежелательные реакции от применения различных лекарственных препаратов, предназначенных, чтобы облегчить заболевание псориаз.
На сегодняшний день полностью избавиться от данной патологии невозможно, и терапия направлена на подавление процесса бесконтрольного деления клеток эпидермиса. Поэтому необходимо добиться, чтобы болезнь кожи псориаз перешла в стадию ремиссии, и как можно дольше продлить этот этап.
Общепринятой схемы лечения патологии на сегодняшний день не существует, поэтому доктора выбирают средства для местного или системного применения на основании выраженности симптомов заболевания, состояния человека и площади пораженной поверхности кожи. Препараты для наружного использования подойдут только при легкой степени псориаза. В остальных случаях требуется комбинированное лечение.
Обычно назначают:
- увлажняющие и противовоспалительные кремы с кератолитическим действием на основе ланолина, салициловой кислоты, угольной смолы и т.д.;
- мази с кортикостероидами, обладающие выраженными противовоспалительными свойствами, подобные медикаменты являются наиболее распространенным способом устранения симптомов болезни кожи псориаз;
- местное применение производных витамина D для профилактики побочных эффектов от использования гормональных кремов;
- ретиноиды (Тигазон) для перорального приема, тормозящие процессы деления клеток эпидермиса и стабилизирующих клеточные мембраны;
- цитостатиков (Циклоспорин или Метотрексат), подавляющие аутоиммунную реакцию;
- поливитаминные комплексы;
- антигистаминные препараты (Фенистил, Кларитин, Фенкарол);
- лекарства, содержащие ферменты (Мезим, Креон);
- гепатопротекторы (Гептрал, Хофитол);
- энтеросорбенты;
- психотропные средства.
По материалам med88.ru
Псориаз в структуре хронических дерматологических заболеваний занимает одну из лидирующих позиций. Опасен он своими осложнениями, а именно вовлечением в патологический процесс суставов и некоторых внутренних органов – сердца, сосудов, почек и печени.
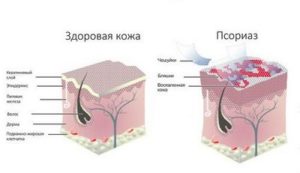
Коварство псориаза, как кожного заболевания, заключается в сложном патогенезе развития, который не обходит стороной суставы и внутренние органы больного.
Опасен псориаз своими осложнениями и тяжёлыми формами. К тяжёлым формам болезни относят псориатическую эритродермию, пустулёзную форму, артропатический псориаз. Среди осложнений выделяют: кардиоваскулярные нарушения, поражение печени и почек.
Данная тяжёлая форма болезни является следствием обострения обыкновенного псориаза или экссудативного. Отличительной чертой считается вовлечение в патологический процесс всего кожного покрова пациента.
Провоцирующими факторами псориатической эритродермии являются:
- Избыточная инсоляция.
- Нерациональное лечение обострения – несвоевременное назначение местных раздражающих средств до перехода болезни в стационарную стадию из прогрессирующей, ранняя отмена кортикостероидов, применение антибиотиков пенициллинового ряда по другим причинам.
- Нарушение диеты во время лечения обострения болезни (употребление спиртных напитков, в особенности вина, погрешности в приёме пищи – красные, оранжевые фрукты, копчёности, маринады, шоколад, рыба, орехи и другие аллергены).
- Сопутствующая патология иммунной системы (аутоиммунные болезни).
- Наличие хронических заболеваний – сахарного диабета, гипотиреоза.
- Ожирение.
- Инфекционная патология любого характера.
- Ярко-красная инфильтрированная кожа, которая покрыта чешуйками различной величины.
- Сильный зуд, ощущение стягивания кожи, жжение всего кожного покрова.
- Повышение температуры тела до высоких цифр.
- Паховая и бедренная лимфоаденопатия.
- Артрит.
- Ногти утолщаются, становятся серыми, покрываются ямками и углублениями.
Если такая форма псориаза существует длительно или возникает часто, то начинают выпадать волосы и ногти. При хроническом течении поражается сердечно-сосудистая система в виде сердечной недостаточности, возникает анемия, дистрофия мышечной ткани, нарушение функционирования печени и почек.
Одна из разновидностей данного кожного заболевания – экссудативная – может осложняться возникновением пустул. Такую тяжёлую форму называют пустулёзным псориазом.
На коже появляются мелкие гнойнички – пустулы, которые быстро вскрываются и образуется корочка. На этих местах вскоре появляются типичные псориатические высыпания. Но пустулы способны возникать и на бляшках. Как правило, это случается при использовании в лечении раздражающих кожу медикаментов. В процесс часто вовлекаются ногти.
Чаще всего пустулёзная форма поражает кожу ладоней и подошв.
Факторы, способствующие образованию пустул:
- Присоединение инфекции (стафилококковой, стрептококковой).
- Стресс.
- Эндокринные заболевания (ожирение, сахарный диабет).
- Приём антибиотиков, глюкокортикоидов, оральных контрацептивов.
- Заболевания печени.
Данная форма заболевания опасна осложнением в виде генерализации процесса. Об этом свидетельствуют следующие симптомы:
- Повышение температуры до высоких цифр.
- Выраженное недомогание, разбитость.
- Воспалительные изменения в крови.
- Жжение и болезненность кожи.
- Гнойные очаги сливаются между собой.
Генерализованная форма пустулёзного псориаза опасна осложнением в виде гнойного артрита, поражением почек.
Согласно данным клинических исследований поражение суставов сопровождает псориаз у 7% пациентов. Это означает, что при отсутствии симптомов артрита, признаки на рентгенограмме всё равно присутствуют.
Среди тяжёлых форм данного хронического кожного заболевания такое осложнение, как псориатический артрит, регистрируется чаще всего. Выделяют следующие её формы:
- Околосуставной остеопороз – размягчение тканей сустава ввиду вымывания ионов кальция.
- Сужение суставной щели.
- Эрозия кости.
- Остеофиты.
- Кистозные полости в костных тканях.
Чаще всего псориатический артрит развивается у пациентов молодого возраста. Поражаются мелкие суставы кисти, крестцово-подвздошное сочленение, суставы стоп и позвоночник.
Основными причинами осложнения псориаза в виде поражения суставов считаются:
- Наследственный фактор.
- Выраженный иммунный компонент в патогенезе псориаза у конкретного больного (наличие аутоиммунных заболеваний).
- Сопутствующая инфекционная патология – хламидиоз, микоплазмоз.
- Нерациональное гормональное лечение пациента.
Классификация псориатического артрита:
- Ревматоидноподобный.
- Быстропрогрессирующий.
- Медленнопрогрессирующий.
- Деформирующая артропатия.
- Атипичные формы (по типу болезни Бехтерева).
- Дистальный – с поражением суставов конечностей.
- Спондилит (поражение позвоночника).
- Ассиметричный олигоартрит.
Некоторые специалисты выделяют типы течения псориатического артрита:
- Центральный — воспаление крупных суставов.
- Поражение позвоночника.
- Периферический – воспаление суставов кисти, стоп.
Чаще всего наблюдается односторонний артрит с воспалением фаланговых и плюсневых суставов.
Симптомы данного осложнения варьируют от незначительных болей до стойких деформаций и инвалидизации. К основным признакам артрита относят:
- В 80% случаев обострение высыпаний сопровождается и обострением артрита.
- Кожа вокруг суставов также покрывается сыпью.
- Сустав отёчен, воспалён, движения в нём значительно ограничены, отмечается выраженная болезненность.
- Кожа вокруг поражённого сустава гиперемирована.
- Повышена температуры тела.
Ремиссии при такой тяжёлой форме псориаза короткие. Чаще болезнь протекает остро или подостро и носит системный характер. Артрит осложняется анкилозом, воспалением мышц и их атрофией.
Беременность для любой женщины является стрессовой ситуацией. Органы и системы испытывают колоссальные перестройки и повышенную нагрузку. Учитывая тот факт, что псориаз является заболеванием с иммунологическим и нейрогуморальным механизмом развития, беременность является неблагоприятным периодом для женщины в аспекте течения псориаза.
Псориаз – это хроническое кожное заболевание с генетической концепцией развития. Поэтому женщина с наследственной предрасположенностью к этой болезни должна планировать беременность, предварительно посетив дерматолога. Врачи рекомендуют женщинам, планирующим беременность, следующее:
- Зачатие рекомендуется в тёплый период времени (апрель-июль), так как обострение в этот период наступает реже.
- Гипоаллергенная диета – основополагающая составляющая периода планирования ребёнка при псориазе. Женщина должна отказаться от красно-оранжевых фруктов и овощей, шоколада, копчёностей, мёда, орехов, рыбы и других аллергенных продуктов.
- Санировать все очаги инфекции в организме.
- Избегать избыточной инсоляции.
По рекомендации врача можно принимать витамины в период планирования. Как правило, назначаются витамины А, Е, С, группы В, но отдельными препаратами.
Во время беременности при псориазе пациентка соблюдает те же рекомендации. При обострении заболевания гормональные мази назначаются только со 2 триместра.
Так как во время вынашивания ребёнка естественным образом снижается иммунитет, возможны следующие осложнения псориаза:
При тяжёлом течении заболевания беременность прерывают. Такие последствия псориаза при беременности, как поражение сердечно-сосудистой системы и почек могут привести к гестозу и эклампсии, что является опасным для жизни. В подавляющем большинстве случаев у беременных отмечается лишь обострение болезни в кожной и лёгкой или среднетяжёлой форме.
Статистические данные свидетельствуют о более частой регистрации случаев кожной патологии у мужчин, чем у женщин. У мужчин гораздо чаще наблюдают такие последствия и осложнения, как:
- Псориатический артрит.
- Кардиоваскулярные нарушения.
- Поражение печени.
Чаще всего у мужчин болезнь дебютирует в возрасте 15-20 лет. Такое проявление патологии опасно ранней нетрудоспособностью и инвалидизацией. Для некоторых мужчин характерна ремиссия в возрасте 30-50 лет и вторая волна обострения в 55-60 лет. Во время второй волны происходит вовлечение в процесс суставов с формированием анкилоза, поражение сердца, сосудов и печени. Так как мужчины склонны к употреблению алкоголя и менее дисциплинированы в соблюдении принципов лечения, тяжёлая форма течения и осложнения для них более характерны, нежели для женщин.
Вероятность смертельного исхода при данном хроническом кожном заболевании определяется следующими факторами:
- Наличием инвалидности.
- Наличием тяжелых форм патологии.
- Вовлечением в процесс сердца, сосудов, почек и печени.
- Длительностью терапии цитостатиками и кортикостероидами.
При наличии вышеуказанных факторов риск летального исхода повышается в разы. Смерть больного наступает не от псориаза, а от его осложнений – сердечной, почечной, печеночной недостаточности. А также высока вероятность смертельного исхода при развитии синдрома Иценко-Кушинга при нерациональном применении кортикостероидов. Данный синдром характеризуется развитием тяжёлого сахарного диабета, остеопороза, инфекционных осложнений, поражением внутренних органов.
Многих больных людей интересует, что будет, если псориаз не лечить. Данное хроническое кожное заболевание является одной из немногих патологий, когда участие пациента в организации лечения должно быть минимальным. Псориаз – это крайне чувствительная к организационным моментам терапии болезнь. Любая оплошность, допущенная врачом или больным, может привести к очень быстрому ухудшению состояния, развитию осложнений.
Самолечение при псориазе должно быть исключено, а выбор врача – максимально ответственным мероприятием. Специалисты отмечают, если длительно избегать в лечении кортикостероидов и цитостатиков, болезнь обостряется намного реже, а ремиссия длится годами. Это не исключает полного отсутствия в лечении данных препаратов, а доказывает пользу тщательно рассчитанной их дозировки, а также своевременной и постепенной отмены.
В терапии важная роль отводится питанию и поддержанию иммунитета. Погрешности в диете, обострение ангины, ОРВИ – считаются основными провокаторами обострений, что учащает присоединение осложнений.
По материалам vysypanie.ru






 нервная или психическая травма, сильный стресс;
нервная или психическая травма, сильный стресс;