Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.

многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
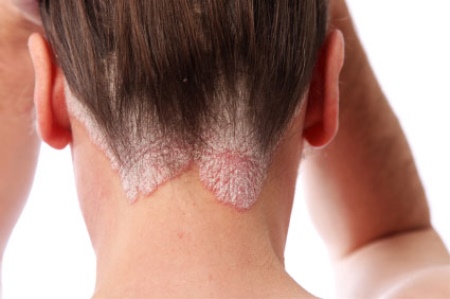
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
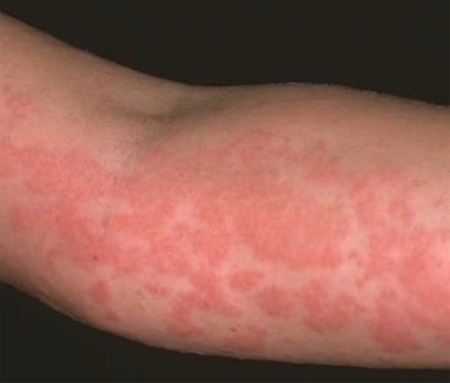
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
Существует достаточно много кожных заболеваний. Одни передаются, другие нет. Все они различаются между собой. Псориаз и дерматит имеют отличия. Разберем подробнее эти две болезни, чтобы не путать и правильно лечить каждую из них.
Чем отличается псориаз от дерматита: внешние признаки
Поражение кожи при обоих заболеваниях относительно схожи. При чешуйчатом лишае чаще всего появляется крупная сыпь, возвышающиеся над кожными покровами бляшки с сильным шелушением. Также патологический процесс может локализоваться на волосистой части головы. Здесь очаги размытые, легко можно спутать с обычной перхотью. Преимущественное место появления псориаза на теле – локтевые сгибы, колени, а также пальцы и ногти.
Часто псориатические высыпания путают с себорейным дерматитом. В отличие от псориаза, он проявляется в виде бляшек с шелушением на волосистой части головы. Примечательно, что себорейный дерматит развивается только там, где есть волосы. Его можно заметить на голове, бровях, реже на руках, груди и ногах.
Атопический дерматит – еще одно заболевание, с которым путают псориаз. Хотя внешние признаки его довольно схожи, он имеет ряд отличий. Так атопическое воспаление кожи развивается только у детей, возраст которых младше 5 лет. Характерные особенности – поражение паховой области и подколенных ямок, способствует появлению дистрофии волос. Данный вид воспаления осложняется нагноением кожи.
Диагностика для определения вида недуга
Внимание! При подозрении на любое заболевание кожи необходимо срочно обратиться к врачу-дерматологу.
Назначается обязательное минимальное обследование и проводится осмотр. Специалист может точно сказать, о каком поражении кожных покровов идет речь. При осмотре будут выявлены следующие отличия:
- При псориатическом поражении чешуйки появляются в большом количестве, цвет их серебристый. Врач снимает верхний слой, после которого открывается блестящая поверхность. Дальнейшее соскабливание чешуек приводит к появлению мелких капель крови.
- При себорейном дерматите чешуйки жирные на ощупь, цвет их желтовато-белый. Легко снимаются с кожи.
- Атопический вид сопровождается отечностью кожи, характерны гнойные высыпания на фоне сильного покраснения.
Следующим обязательным этапом обследования является назначение исследований:
- ОАК и ОАМ;
- биохимический анализ;
- соскобы с кожных покровов и посев на наличие грибков;
- кровь на РВ.


Дополнительно проводится биопсия кожи. Данный метод позволяет максимально точно определить вид поражения.
Чем отличается дерматит от псориаза – основные признаки
Известно, что болезни кожи чаще всего протекают хронически. Так, атопический дерматит развивается в раннем детстве, в основном, с началом прикормов. Псориаз же, наоборот, «предпочитает» взрослых людей – стрессы и нервное перенапряжение провоцируют обострение.
Также отличие этих двух заболеваний в заразности.
Псориаз не передается, а дерматит часто вызван бактериями или вирусами, которые могут попадать на здоровую кожу при контакте.
Определить причину воспаления кожи может только квалифицированный врач с помощью лабораторных методов диагностики.
Существуют отличия и в причинах появления болезни. Псориаз появляется вследствие нарушения собственного иммунитета, организм считает кожу «врагом». Такую картину можно наблюдать после травм, депрессии, при избыточном весе и наличии вредных привычек.
Атопический воспалительный процесс развивается у детей с ослабленным иммунитетом, при ошибках во введении новых продуктов питания в рацион малыша, а также недостаточной или неверной гигиене.
Как отличить псориаз от дерматита самостоятельно
Крайне нежелательно заниматься не только самолечением, но и пытаться определить вид заболевания. Удаление чешуек при чешуйчатом лишае может спровоцировать ухудшение, а при дерматите – появление новых очагов или гнойников. Лучше основываться на субъективных методах, таких как локализация патологического процесса и анализ собственного образа жизни.
Себорейный дерматит появляется у людей, склонных к появлению перхоти, поражает волосистую часть головы. Усугубляет клинические проявления смена гигиенических средств и недостаточный уход за волосами.
Не важно, псориаз или дерматит развился на коже, в любом случае необходима своевременная терапия. Стоит отказаться от вредных привычек, нормализовать режим сна и бодрствования, исключить стрессы. Людям с избыточной массой тела рекомендуется снизить вес до нормальных показателей, а также всем больным перейти на сбалансированное питание.
Лечение обоих заболеваний проводится дома. При псориазе применяются мази (гидрокортизоновая, преднизолоновая). Дополнительно назначаются витамины, препараты, укрепляющие иммунитет, которые также можно использовать для лечения дерматитов.
С целью лечения данного заболевания применяются глюкокортикоиды и антигистаминные средства. Псориаз и дерматит имеют отличия, но одинаково эффективно лечатся физиотерапевтическими методами, назначение которых возможно только после консультации врача-физиотерапевта.
Атопический дерматит – хроническое наследственное заболевания склонное к рецидивированию. Вызван повышенной чувствительностью к аллергенам и проявляется в виде кожного зуда и эритемы различного вида и расположения на теле.
Так как такие симптомы неспецифические только для атопического дерматита, следует уметь отличать схожие с ним заболевания. К ним относятся:
- Аллергический дерматит
- Пищевая аллергия
- Псориаз
- Диатез
- Экзема
- Нейродермит
- Себорейный дерматит
- Потница
Развивается после контакта с аллергеном, который находится в окружающей среде (пыль, пыльца, косметика, аэрозоли, лекарства и другое). В результате этого происходит патологическая реакция организма на определенный агент, которая сопровождается характерными изменениями.
- Появление покраснения с образованием влажных пузырей. После заживления покраснение остается, но поврежденная кожа становится сухой и шелушится.
- Высыпания появляются только на месте контакта с антигеном (лицо, шея, руки).
- Симптомы проходят, если исключить контакт с аллергеном или после приема антигистаминных препаратов.
аллергический дерматит на руке Пищевая аллергия
Для дифференциальной диагностики атопического дерматита и пищевой аллергии необходимо провести анализ продуктов, употребленных в пищу перед развитием приступа. Обычно симптомы пищевой аллергии проявляются сразу или в течение нескольких часов.
Иногда достаточно даже понюхать или прикоснуться к определенному продукту, как возникает повышенная реактивность организма. Она проявляется сильным зудом, отечностью верхних отделов пищеварительного тракта, через который поступила пища. Возникают так же симптомы диспепсии в виде тошноты, рвоты, болей в животе и диареи. Таким образом организм пытается избавиться от аллергического продукта. Одновременно с этим могут начаться симптомы крапивницы на всем теле.
признаки аллергии Псориаз
Так как атопический дерматит может проявиться в любом возрасте следует отличать его от псориаза. Псориазом страдают дети старшего и подросткового возраста. Характер кожных высыпаний при нем имеет однородный вид. Чаще всего это папулы красно-розового цвета, покрытые полупрозрачными чешуйками серого цвета.
Расположение таких очагов типичное, на наружных поверхностях суставов, преимущественно коленных и локтевых, на волосистой части головы. При расчесывании папул, их поверхность отделяется в виде пленки, а на их месте остаются жирные пятня с каплями крови.
Иммунная система при псориазе не поражена, однако имеются изменения других систем организма, которые отражаются в клиническом анализе крови. Повышенное содержание лейкоцитов и увеличение скорости оседания эритроцитов(СОЭ) говорит о наличии воспалительной реакции. Чаще всего это проявляется в зимнее и летнее время.
Диатезом называют повышенную склонность у детей к аллергическим реакциям неизвестной этиологии. Чаще всего это только местные проявления воспаления, которые могут быть симптомами или частью других заболеваний, связанных с патологией иммунной системы.
- Сухость и шелушение кожи
- Высыпания, пузырьки и отеки на коже
- Зуд
- Нарушение стула
- Проблемы со сном
Диатез может быть первой стадией атопического дерматита, но у большинства детей он проходит с возрастом. Для ускорения заживления пузырьков на коже рекомендуется исключать из пищи возможные аллергенные продукты. Если ребенок грудной, то аллергены могут передаваться с молоком матери и так же вызывать специфические реакции. Это связано с тем, что местный иммунитет кишечника первое время после рождения еще не обладает высокими защитными свойствами.
Отдифференцировать экзему от атопического дерматита можно по времени возникновения. Экзема возникает у детей старшего возраста и вызывается патогенными микроорганизмами. Инфекция может быть, как экзогенной, так и эндогенной. Существующие в организме очаги хронической инфекции в виде гайморита, кариеса или гастрита способны распространятся, вызывая поражения кожи.
Попадая на кожу из воздуха микроорганизмы вызывают образование гнойного экссудата в везикулах. Высыпания округлой формы ярко-красные, могут быть отечны и покрыты коркой. Зуд умеренный. Расположены на конечностях асимметрично.
Так как развивается хроническая инфекция лабораторные данные подтверждают увеличение лейкоцитов и СОЭ.
экзема у ребенка на лице Нейродермит
Нейродермит, как и диатез могут быть проявлением атопического дерматита. Появление зуда и покраснения кожи у взрослых, вызванное действием каких-либо аллергенов называется нейродермитом. Он имеет хроническое течение и выявляется после того как произошёл контакт с антигеном. В отличие от других заболеваний, здесь больше значение имеет состояние нервной системы. Кожа отражает любые внутренние изменения внутреннего состояния во время сильного стресса или другого потрясения.
При этом возникает гиперергическая реакция на вещества, которые раньше не вызывали аллергии. Появляются красные, сильно зудящие пятна на коже с нечеткими границами. Кожа сухая. Покраснение обычно выступает на внутренних поверхностях суставов, на сгибах коленей, локтей, запястий. Полностью заболевание не излечивается.
нейродермит Себорейный дерматит
Дифференциальная диагностика с себорейным дерматитом основана на определенных возрастных особенностях возникновения заболевания. Предполагающим фактором развития себорейного дерматита является диатез. Заболевание не передается по наследству, но чаще всего поражает детей в двух возрастных периодах:
- До трех месяцев. Сопровождается покраснением кожи с образованием жирных чешуек. Такой очаг легко повреждается и служит средой для размножения микроорганизмов. Обычно проходит в течение полугода.
- 14-17 лет. Такие же очаги появляется в местах повышенной жирности – на лице, спине, в промежности. Чешуйки приобретают желтый цвет и характерный запах. Появление покраснения не является аллергией, так как возникает при отсутствии аллергена.
себорейный дерматит на лице Потница
Атопический дерматит дифференцируют с потницей, которая вызвана раздражением кожи потом. Это происходит в местах повышенной влажности, в области паховых, шейных, подмышечных складок. Часто этому подвержены маленькие дети, которых родители одевают в слишком теплую и не дышащую одежду.
В результате повышения температуры увеличивается продукция пота. Однако пот не может испариться с поверхности тела из-за одежды и скапливается на коже, раздражая ее. Влажная и теплая среда благоприятная для размножения микробов, которые могут привести к гнойному воспалению.
Образуются мелкие папулы, которые не сливаются в одну и беспокоят ребенка постоянным зудом. Для предотвращения образование потницы рекомендуется избегать тесной и синтетической одежды, жирный кремов, создающих пленку на коже и закрывающих поры.
Таким образом, дифференциальная диагностика атопического дерматита проводится со многими заболеваниями и может представлять серьезную проблему. Для постановки правильного диагноза и выбора лечения необходимо посетить врача дерматолога и аллерголога, который поможет установить причину и предотвратить осложнения.
Настолько разнообразная клиническая картина заставляет дифференцировать псориаз от значительного числа дерматозов.
Для красного плоского лишая характерна полигональная форма папулезных элементов, восковидный блеск высыпаний, пупкообразное вдавление в центре, сетчатый рисунок на поверхности папул.
Сифилис, представленный папулезными сифилидами, отличается от псориаза полушаровидной формой папул, медно-красным цветом, воротничком Биетта, выявлением возбудителя – бледной трепонемы, положительными серореакциями.
Парапсориаз проявляется феноменами «облатки» и «пурпуры» при «пощипывании» элемента, наличием прикрепленной пластинчатой чешуйки на месте рассосавшегося элемента, что известно как симптом «коллодийной пленки», а также феноменом «скрытого шелушения».
Себорейный дерматит характеризуется отсутствием четко определяемой инфильтрации кожи (дифференциальная диагностика посредством приема Картамышева).
При дерматофитии волосистой части головы образуются очаги эритематозно-сквамозных пятен с обломанными волосами или «пеньками» волос; необходимо исследование на грибы.
Атопический дерматит отличается от псориаза неяркой эритемой, шелушением, лихенизацией, экскориациями в местах обычной локализации (лицо, шея, верхняя часть груди, локтевые и подколенные ямки), наличием белого дермографизма и выраженного зуда.
Для болезни Рейтера характерен уретрит, артрит, конъюнктивит, псориазиформные высыпания на головке полового члена, подошвах, в полости рта с тенденцией к экссудации и пустулизации.
Ряд других состояний проще диагностировать, отталкиваясь не от диагнозов, а от клинической картины и формы заболевания.
При поражении ладоней и подошв процесс необходимо дифференцировать с дерматофитиями кистей, стоп, дисгидротической экземой и кератодермиями.
Псориатическую эритродермию дифференцируют с эритродермиями при токсидермии, розовом лишае, экземе и лимфомах кожи.
Артропатический псориаз различают с ревматоидным артритом, артрозами и болезнью Рейтера.
Псориазиформные высыпания могут быть проявлением лекарственной токсидермии.
Генерализованный пустулезный псориаз дифференцируют с бактериемией и сепсисом путем посева крови.
Кроме того, в ряде случаев необходимо проведение обследования на ВИЧ-инфекцию, поскольку внезапное начало псориаза может быть обусловлено вирусом иммунодефицита человека.
Поскольку, излечение псориаза не является осуществимой задачей, главной целью лечения этого заболевания является достижение такого состояния, которое приемлемо для конкретного больного.
Исходя из патогенеза псориаза, его лечение должно быть направлено на ликвидацию воспалительного процесса, ингибирование пролиферации эпителиоцитов и нормализацию их дифференцировки.
В настоящее время существует много разных методов и средств для лечения псориаза. Испытанные средства давно пользуются популярностью, инновационные разработки только заслуживают признания, но на некоторые из них следует обратить внимание. Постараемся дать исчерпывающую информацию как о тех, так и о других.
Для начала важно отметить, что, подбирая противопсориатическую терапию, надо исходить из распространенности кожных поражений, стадии заболевания, тяжести процесса, возраста и пола больного, наличия сопутствующих заболеваний и противопоказаний к тому или иному методу терапии или лекарственному средству.
Лечение должна быть комплексным для увеличения числа мишеней с целью достижения максимального терапевтического результата.
Комплексное лечение больных включает общую и местную терапию, физиотерапию с учетом стадии заболевания, тяжести клинических проявлений, особенностей локализации кожного процесса и сезонности.
При неизвестной этиологии лечащему врачу остается исходить из относительно известного патогенеза и симптоматики, которые и будут определять направленность терапевтического воздействия. Однако нельзя допускать и полипрагмазии. Важно исходить из полезности и безопасности терапии, чтобы не привести к снижению качества лечения и повышению риска осложнений от применяемых медикаментов.
Местная лекарственная терапия псориаза позволяет достичь уменьшения воспалительных явлений, инфильтрации и шелушения кожи. Используются средства, содержащие серу (2–10%), салициловую кислоту (2–5%), мочевину (5–10%), нафталан, деготь и топические глюкокортикостероиды. В зависимости от вида высыпаний и их локализации лекарственные средства могут быть представлены кремами, мазями, аэрозолями, лосьонами, шампунями и др.
В прогрессирующей стадии псориаза наружно традиционно применяется 1–2% салициловая мазь или крем и местные глюкокортикостероиды. При рецидивах и выраженном воспалении применяют фторированные глюкокортикостероиды, обладающие более сильным действием, в частности бетаметазон, либо негалогенизированные глюкокортикоиды (гидрокортизона бутират или метилпреднизолон). Но применение сильных глюкокортикостероидов всегда сопряжено с повышенным риском осложнений и синдрома отмены, выражающемся в обострении процесса. В связи с этим наименее предпочтительно применение фторированных глюкокортикостероидов. Длительный и бесконтрольный прием этих препаратов ведет к атрофии кожи, гипертрихозу, развитию системных побочных эффектов и т.д.
Неплохие результаты показывают препараты, активным компонентом которых является кальципотриол – синтетический аналог метаболита витамина D3. Он дает эффект, сопоставимый с действием глюкокортикостероидов, но при этом не вызывает атрофии кожи и не приводит к развитию синдрома отмены, обеспечивая стойкий эффект после прекращения приема препарата. Тем не менее кальципотриол почти всегда приводит к возникновению чувства жжения и раздражения в местах нанесения препарата, поэтому его целесообразно на первом этапе терапии комбинировать с глюкокортикостероидами. Такое сочетание представляет собой начальное звено последовательной комбинированной терапии. Следующее звено позиционирует кальципотриол без кортикостероидного компонента. Рекомендуемая схема терапии весьма логична. На первом этапе, который составляет 2–4 нед, в момент обострения пациент пользуется кальципотриолом с глюкокортикостероидом, а в момент выхода в ремиссию либо при отсутствии выраженного воспалительного процесса применяет препарат, не содержащий гормональную добавку. Оба препарата применяют 1 раз в сутки.
Широкое применение в лечении псориаза имеют препараты дегтя и нафталана в связи со своей эффективностью и безопасностью при длительном использовании и невысокими фармакоэкономическими показателями.
Однако у препаратов на основе дегтя есть ряд ограничений. Их не следует использовать в прогрессирующей стадии процесса и на обширных участках кожного покрова, поскольку они могут вызывать обострение псориаза; также препараты на основе дегтя и нафталана могут приводить к осложнениям хронических процессов выделительной системы.
Наиболее оптимальным является вариант чередования местных препаратов, так как кожа имеет свойство постепенно привыкать к топическим медикаментам и длительно используемые средства со временем теряют свою эффективность.
Не следует забывать и об уходе за кожей пациента. Целесообразно использовать специализированные средства по уходу за больной кожей. Необходимо ежедневно использовать увлажняющие средства, особенно после водных процедур. Это позволяет компенсировать нарушения гидролипидной мантии кожи, тем самым предотвращая ее обезвоживание. Частота использования смягчающих средств зависит от потребности кожи (минимум 1 раз в сутки). Приоритет следует отдать линиям лечебной косметики, созданным для ухода за чувствительной атопичной кожей, а также средствам, содержащим салицилат (2%) и мочевину (2–10%).
Внутреннее лечение прогрессирующей стадии псориаза также следует начать с внутримышечного введения антигистаминных препаратов 2-го или 3-го поколения. Особенно это касается пациентов, имеющих предрасположенность к аллергическим реакциям. Кроме того, назначают 30% тиосульфат натрия внутривенно по 3–10 мл ежедневно (№10), или 5% раствор унитиола (3–10 мл через день, №5), или 10% раствор кальция хлорида 5–10 мл в/в ежедневно (№4–5). Одномоментно назначают седативные препараты, проводят витаминотерапию: курс инъекций витаминов группы В, фолиевая кислота, витамины С, А, Е, D.
Особое внимание следует уделить инфликсимабу. Поскольку аутоиммунную теорию псориатического процесса никто не отменял, этот иммунодепрессант следует признать одним из лучших при артропатическом псориазе. Инфликсимаб вводится в/в, разовая доза составляет 3–5 мг/кг, длительность приема определяется тяжестью процесса.
Кроме того, при тяжелых формах псориаза используют цитостатики, в частности метотрексат и азатиоприн.
Весьма интересным является взаимодействие метотрексата и инфликсимаба. Известно, что при назначении метотрексата концентрация инфликсимаба в плазме крови повышается, а скорость образования антител к нему снижается. Это свойство может оказаться выгодным с точки зрения фармакоэкономики.
Из других средств, имеющих характер «тяжелой артиллерии», следует упомянуть об ароматических ретиноидах (ацитретин и циклоспорин А). Они могут быть эффективны при пустулезном псориазе.
Широкое распространение получил такой метод терапии, как ПУВА-терапия. Он основан на сочетании ультрафиолетового облучения (УФО) в спектре 320–390 нм и метоксалена (0,3–0,6 мг/кг метоксалена принимают однократно за 1 ч до облучения). Ритм облучения – 2–4 раза в неделю. Основной курс лечения составляет 15–20 процедур, суммарное количество облучений – 35–50 за год. Начальная доза УФО составляет 1,5–2 Дж/см2, через каждые две процедуры дозу постепенно увеличивают на 1,5–2 Дж до максимальной 12–14 Дж/см2 при плотности излучения 10–12 мВт/см2. Время облучения 2–18 мин.
Поддерживающая терапия составляет по убывающей от 2 раз в неделю до 1 раза в месяц. Эта комбинация обеспечивает достаточно высокий цитостатический эффект.
ПУВА-терапию комбинируют с приемом гепатопротекторов или ароматическими ретиноидами.
Не следует забывать о возможных побочных эффектах в виде фотодерматита, гипертрихоза, хейлита, угревой болезни, кандидоза и других осложнений, в особых случаях – вплоть до онкологических поражений кожи.
В частных случаях возможно применение гепарина.
Методы детоксикации подразумевают использование гемодеза, гемосорбции, плазмафереза, УФО крови и назначение иммуномодуляторов: человеческого лейкоцитарного интерферона, тактивина и тималина.
Следует отметить особенности полиоксидония. Изначально он также позиционировался как иммуномодулятор, но в последнее время все чаще возникают суждения по поводу его детоксикационных качеств. За счет своей сложной разветвленной формулы препарат кумулирует такое количество токсических элементов и ксенобиотиков (чужеродных для организма химических соединений), что по интенсивности действия приравнивается к иммуномодуляторам, хотя по сути лишь превосходит по своим качествам гемодез на два порядка.
Гемодез заслуживает особого внимания. Достаточно сказать, что большинство анестезиологов-реаниматологов относятся к данной субстанции с высокой долей скептицизма, поскольку гемодез чрезмерно активно очищает кровь от токсинов, вымывая вместе с ними весьма полезные для организма соединения, и фактически оказывает достаточно сильное иммуносупрессивное воздействие. В этом плане полиоксидоний более специфичен, хотя такого жесткого эффекта на организм не оказывает.
Помимо указанных выше средств при артропатической форме псориаза целесообразно примять нестероидные противовоспалительные препараты (НПВП). При этом следует внимательно следить за состоянием желудка, поскольку НПВП способны привести к развитию «немой» язвы вследствие местного анестезирующего и муколитического действия. Эти средства разжижают кровь, что при псориазе в целом неплохо, но в сочетании с гепарином может быть недопустимо.
При экссудативном псориазе в качестве ингибиторов фосфодиэстеразы используют эуфиллин, теофиллин и винпоцетин.
Больным, особенно страдающим зимней формой псориаза, можно рекомендовать климатотерапию на Мертвом, Черном морях с длительностью пребывания до 4 нед. В процессе санаторно-курортного лечения целесообразно местное применение натуральных масел на основе авокадо и оливок, индифферентных кремов и увлажнителей, шампуней, содержащих минералы Мертвого моря и деготь. Иногда в первые дни лечения используют мази, сочетающие серу, салициловую кислоту и деготь.
Исходя из принципов наружной терапии на той или иной стадии псориатического процесса можно использовать следующие схемы.
Прогрессирующая стадия псориаза: крем Унны, 1–2% салициловая мазь, кортикостероидные кремы или мази (2–3 раза в неделю), беклометазон + кальципотриол (1 раз в день в течение 2–4 нед).
Стационарная стадия псориаза: 3–5% салициловая мазь, 2–5% серно-дегтярная мазь, 5–10% нафталановая мазь, дитранол, кальципотриол, гидротерапия, общее УФО при зимней (смешанной) форме.
Регрессирующая стадия псориаза: 3–5% салициловая мазь, 5–10% серно-дегтярная мазь, 10–20% нафталановая мазь, мазь Рыбакова (автоловая), дитранол, кальципотриол, псориазин, трихлорэтиламин, общее УФО при зимней (смешанной) форме, бальнеотерапия.
Дежурные псориатические бляшки: фторированные ГКС (под окклюзионную повязку или смазывание): бетаметазона дипропионат (валерат), флуоцинолон; клобетазол. При небольших бляшках внутрикожно триамцинолон; дитранол (крем или мазь, в виде палочек), кальципотриол.
Нельзя применять раздражающее лечение на основе дегтя, повышенных концентраций салициловой, бензойной, молочной кислот, резорцина и т.д.). Это может привести к позитивации феномена Кебнера.
Псориаз волосистой части головы: шампуни на основе дегтя или кетоконазола. ГКС в виде лосьонов. При наличии толстых корок и обильного шелушения 2–10% салициловую кислоту в вазелиновом масле на ночь под пластиковую шапочку (1–3 процедуры); элоком-лосьон, дипросалик-лосьон, 0,005 лосьон с кальципотриолом или шампунь с пиритионом цинка.
Псориаз ногтей: ПУВА-терапия для кистей и стоп, инъекции триамцинолона в ногтевые валики (2 мг/мл), ацитретин (0,5 мг/кг), при тяжелых формах – метотрексат, циклоспорин, инфликсимаб.
Поражение ладоней и подошв: ПУВА-терапия, метотрексат, этретинат, циклоспорин, инфликсимаб.
Поражение кожных складок: топические нефторированные ГКС, жидкость Кастеллани, кальципотрион.
Коррекция выявленных сопутствующих заболеваний желудочно-кишечного тракта, печени, желчного пузыря, дислипопротеинемий, дисбаланса гормональной сферы, нарушений гемопоэза, иммунодефицитов, нервно-психической сферы.
Целесообразны проведение курсов фитотерапии, витаминотерапии, использование липотропных средств, УФО, поддерживающая ПУВА-терапия, прием циклоспорина, ретиноидов.
Бальнеотерапия (фитодобавки, морская соль, оксидат торфа, Тамбуканские грязи, гальваногрязи и др.). Санаторно-курортное лечение.
По материалам med-zoj.ru
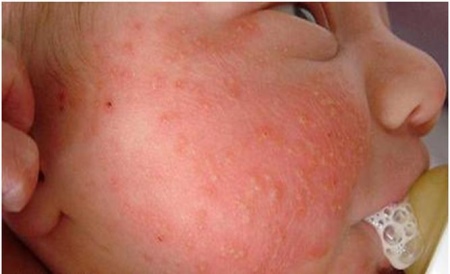
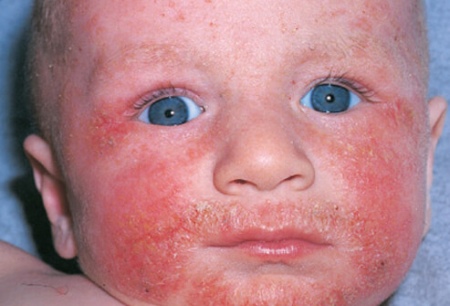
Атопический дерматит характеризуется истинным полиморфизмом сыпи. В типичных случаях заболевание имеет характерную клиническую картину и четкие критерии для постановки диагноза. Однако симптомы и морфологические признаки поражения кожи, свойственные атопическому дерматиту в виде эритемы, папулезных или папуло-везикулезных элементов, сухости, шелушения, трещин, экскориаций, инфильтрации и лихенификации кожи, могут встречаться при других кожных болезнях, а также быть проявлениями целого ряда метаболических, неопластических и иммунодефицитных состояний.
Среди дерматологических заболеваний дифференциальную диагностику атопического дерматита в первую очередь следует проводить: с детской почесухой, пеленочным дерматитом, себорейным дерматитом, аллергическим контактным дерматитом, токсико-аллергическим дерматитом, микробной экземой, вульгарным ихтиозом, многоформной экссудативной эритемой, розовым лишаем Жибера, чесоткой, кандидозом гладкой кожи, вульгарным псориазом, красным плоским лишаем, простым пузырьковым лишаем, герпетиформным дерматитом Дюринга.
Из неопластических заболеваний атопический дерматит следует дифференцировать с Т — клеточной лимфомой кожи, синдромом Сезари и гистиоцитозом Х. Также следует дифференцировать с атопическим дерматитом и некоторые иммунодефицитные состояния (синдром Вискотта-Олдрича, синдром гипериммуноглобулинемии Е) и болезни метаболизма (наследственные нарушения обмена триптофана, фенилкетонурия).
2. ЗАБОЛЕВАНИЯ ДЛЯ ПРОВЕДЕНИЯ ДИФФЕРЕНЦИАЛЬНО – ДИАГНОСТИЧЕСКОГО ПОИСКА ПРИ СОМНЕНИИ В ДИАГНОЗЕ АТОПИЧЕСКОГО ДЕРМАТИТА
Синдром гипериммуноглобулинемии Е (синдром Джоба)
Наследственные нарушения обмена триптофана
Т-клеточная лимфома кожи (грибовидный микоз)
Простой пузырьковый лишай (простой герпес)
Контактный (пеленочный дерматит, опрелость, интертригинозный дерматит)
Аллергический контактный дерматит
Токсико-аллергический дерматит (токсидермия)
Герпетиформный дерматит Дюринга
- У большинства больных атопический дерматит начинается в возрасте до 1 года и практически не развивается после 5-и летнего возраста. Это означает, что дерматит, впервые проявившийся в возрасте старше 5 лет, с малой вероятностью можно отнести к атопическому. Следует, в первую очередь, исключить: контактный дерматит, бактериальные и вирусные инфекции кожи, чесотку, микробную экзему.
- Атопический дерматит редко проявляется впервые в возрасте до 6 недель. Любой пациент, у которого экзематозная кожная сыпь появилась с первого месяца жизни, должен быть тщательно обследован в связи с возможным наличием у него иммунодефицитного состояния. Педиатр должен заподозрить наличие иммунодефицитного состояния особенно в тех случаях, когда клиническое течение болезни сопровождается повторной инфекцией и задержкой физического и психомоторного развития. Кроме того, следует учитывать и такие признаки: у детей с иммунодефицитным состоянием и экзематозным поражением кожи добиться полной ремиссии болезни (дерматита) невозможно, несмотря на активное противовоспалительное и антибактериальное лечение, относительные улучшения состояния кратковременны и вскоре после отмены активной терапии вновь развивается обострение дерматита.
- При появлении дерматита на первом месяце жизни помимо иммунодефицитного состояния следует помнить о вероятности себорейного дерматита. Дифференциальный диагноз себорейного и атопического дерматитов у малышей может оказаться довольно сложной задачей. Поражение волосистой части головы, подмышечных впадин и промежности с наибольшей вероятностью указывает на наличие у больного себорейного дерматита, в то время как дерматит, сопровождающийся расчесыванием, с поражением разгибательных областей конечностей, лица и туловища, скорее всего, является атопическим. При этом следует помнить, что зуд у детей первых трех месяцев жизни, даже при атопическом дерматите, может быть минимальным, что существенно осложняет диагностику. Более того, у детей раннего возраста признаки себорейного дерматита могут присутствовать в сочетании с симптомами атопического, то есть, скорее всего, в таких случаях речь идет о сочетании заболеваний. Здесь, в диагностике очень помогает установление наследственной предрасположенности к атопии и положительные результаты аллергологического обследования.
- Следует также помнить, что при атопическом дерматите не наблюдается исключительное поражение кожи в области промежности. У больных, имеющих изолированный дерматит промежности, следует искать причины кожной сыпи, не связанные с атопическим дерматитом, в первую очередь — инфекцию или контактный дерматит.
- Любой ребенок из старших возрастных групп должен быть обследован на предмет исключения контактного дерматита с помощью тщательного уточнения анамнеза болезни, а затем — применения аппликационного тестирования для подтверждения или опровержения значимости возможных аллергенных триггеров.
- У всех пациентов с атопическим дерматитом, получавших терапию, при затяжном течении дерматита с частыми упорными обострениями, следует исключать контактный дерматит, как возможный результат непереносимости средств наружной терапии, включая аллергию на кортикостероид или добавки, входящие в состав наружного средства.
- Помимо инфекции S. aureus важно рассматривать другие инфекции кожи, которые могут осложнить течение атопического дерматита. Они включают в себя Herpes simplex и дерматофитные инфекции. В установлении этого может помочь соответствующее культуральное исследование кожных чешуек.
Синдром Вискотт-Олдрич — первичный иммунодефицит, встречающийся у детей от первого месяца жизни до 3 лет. Характеризуется триадой симптомов: дерматитом, клинически идентичным атопическому, тромбоцитопенией, рецидивирующими инфекциями желудочно-кишечного и респираторного трактов. В основе заболевания лежит обусловленная Х-рецессивным геном, первичная комбинированная иммунологическая недостаточность с преимущественным нарушением Т-клеточного звена иммунитета.
Синдром гипериммуноглобулинемии Е (синдром Джоба). Симптомокомплекс, относящийся к первичным иммунодефицитам, характеризующийся высоким уровнем общего IgE в сыворотке крови (более 2000 МЕ/мл), атопическим дерматитом и рецидивирующими инфекционными процессами. Развивается в раннем детском возрасте с появления на коже высыпаний в виде гиперемии, инфильтрации и склонных к слиянию папул, локализующихся в области лица (при интактном носогубном треугольнике), на разгибательных поверхностях конечностей, ягодицах, туловище. У детей старшего возраста отмечаются лихенификация, экскориации, локализованные в параорбитальной и периоральной областях, на шее, сгибательных поверхностях конечностей, в области суставов. Сопутствующими при этом синдроме являются подкожные абсцессы, гнойные отиты, пневмонии, кандидоз кожи и слизистых оболочек. В крови отмечается лейкоцитоз, увеличение СОЭ, высокий уровень общего IgE, снижение фагоцитарного индекса, увеличение соотношения CD3+/CD19+.
Наследственные нарушения обмена триптофана – состояния, связанные с генетически детерминированными ферментопатиями триптофанового обмена. Начало заболевания приходится на ранний детский возраст. Наблюдаются: гиперемия, отечность, везикулы, мокнутие, корки, себорея. Патологический процесс локализуется на лице (при интактном носогубном треугольнике), на разгибательных поверхностях конечностей, туловище, ягодицах. У детей старшего возраста отмечаются гиперемия, инфильтрация, папулы, склонные к слиянию, лихенификации, экскориации с локализацией в периорбитальной и перианальной областях, на шее, сгибательных поверхностях конечностей, в области суставов. Больных беспокоит зуд кожных покровов разной степени выраженности. Сопутствующими являются неврологические расстройства (мозжечковая атаксия, снижение интеллекта и др.), реактивный панкреатит, гепатит, синдром мальабсорбции. В крови – эозинофилия, высокий уровень общего Ig E, дисбаланс CD4+/CD8+. Для диагностики данных состояний необходимы хроматография аминокислот мочи и крови, нагрузочные тесты с триптофаном, тест на ксантуреновую кислоту.
Фенилкетонурия – метаболическое заболевание, характеризующееся положительным тестом на фенилаланин, судорогами, нарастающей умственной отсталостью, фотофобией, слезотечением, гиперкератозом ладоней и подошв. Кожные поражения возникают в раннем детском возрасте у 50% больных фенилкетонурией и проявляются экземоподобными высыпаниями, схожими с проявлениями атопического дерматита, которые могут существовать неопределенно долгое время. Высыпания на коже при этом заболевании характеризуются выраженной болезненностью. Со временем патологический процесс на коже постепенно смягчается.
Т-клеточная лимфома кожи (грибовидный микоз) – злокачественная опухоль лимфоидной ткани с первичным очагом в коже. В ранней стадии бляшечная форма грибовидного микоза может иметь некоторые сходства с атопическим дерматитом. Она характеризуется появлением отечных пятен ярко-розовой окраски, на поверхности которых наблюдается шелушение. Затем пятна инфильтрируются, приобретают синюшно-красную или багровую окраску, и на их месте формируются бляшки с размытыми границами, чешуйками, корочками и эрозиями на поверхности. Субъективно – мучительный зуд. По мере прогрессирования процесса на месте бляшек, а также на визуально здоровой коже образуются глубоко залегающие узлы диаметром до 6-8 см, склонные к изъязвлению.
Синдром Сезари (лейкемическая или эритродермическая форма Т- клеточной лимфомы кожи) – начинается с появления зудящих бляшек на коже конечностей, в области крупных суставов, которые сравнительно быстро увеличиваются в размерах, приводя к формированию эритродермии. Кожа диффузно инфильтрирована, ярко-розового цвета с серовато-лиловым оттенком, с умеренным мелкопластинчатым шелушением. Субъективно – мучительный зуд. Отмечается выпадение волос в очагах поражения, генерализованная лимфаденопатия. В крови – лейкемия (лейкоцитоз свыше 20000 / мкл с множеством атипичных лимфоцитов – так называемых клеток Сезари).
Гистиоцитоз Х – собирательный термин для группы заболеваний, в основе которых лежит диффузная или очаговая пролиферация клеток Лангерганса. В ряде случаев кожные проявления очагового гистиоцитоза Х, диссеминированного гистиоцитоза Х и синдрома Леттерера-Сиве (самой тяжелой форма гистиоцитоза Х) могут иметь некоторые сходства с атопическим дерматитом. Однако поражения костей (остеолитические очаги), мягких тканей, лимфоузлов, внутренних органов, сахарный диабет, свойственные гистиоцитозу Х, позволяют отличить его от атопического дерматита.
Кандидоз гладкой кожи — чаще начинается с поражения крупных складок (интертригинозный кандидоз), где вначале формируются эритематозно-отечные очаги с везикулами, серопапулами, пустулами, эрозиями с мокнутием. Участки поражения имеют четкие фестончатообразные края, окаймленные подрытым венчиком отслаивающегося эпидермиса. Поверхность эрозий гладкая, блестящая, местами мацерированная с белесоватым налетом. По периферии основных очагов рассеяны в результате аутоинокуляции отдельно расположенные, ограниченные отеч¬но-эри¬те¬ма¬тоз¬ные пят¬на, се¬ро¬па¬пу¬лы, ве¬зи¬ку¬лы, пус¬ту¬лы. При рас¬про¬стра¬не¬нии вос¬па¬ле¬ния с круп¬ных скла¬док на при¬ле¬гаю¬щие уча¬ст¬ки воз¬ни¬ка¬ет кан¬ди¬доз глад¬кой ко¬жи. Вы¬де¬ля¬ют эритематоз¬ную и вези¬ку¬лез¬ную раз¬но¬вид-но¬сти. Пре¬об¬ла¬да¬ние эри¬те¬ма¬тоз¬но-отеч¬ных оча¬гов с эро¬зив¬ны¬ми уча¬ст¬ка¬ми и мокнутием ха¬рак¬тер¬но для эри¬те¬ма¬тоз¬ной фор¬мы. На¬ли¬чие пре¬об¬ла¬даю¬ще¬го ко¬ли¬че¬ст¬ва серо¬па¬пул, ве¬зи¬кул, пу¬зы¬рей, пус¬тул на фо¬не отеч¬но-эритематозной, вос¬па¬лен¬ной ко¬жи свой¬ст¬вен¬но ве¬зи¬ку¬лез¬ной раз¬но¬вид¬но¬сти кан¬ди¬до¬за.
Простой пузырьковый лишай (простой герпес) – заболевание, вызываемое вирусом простого герпеса, который имеет сродство к коже, слизистым оболочкам и нервной ткани. Клинически заболевание характеризуется появлением многочисленных пузырьков величиной с булавочную головку, склонных к группировке, расположенных на гиперемированной, отечной коже. Высыпания локализуется, как правило, на лице, в окружности рта, носовых отверстий, половых органов. Реже сыпь локализуется на коже ягодиц, в области крестца, на бедрах, пальцах рук. Из субъективных ощущений превалируют зуд и жжение в очагах поражения. Содержимое пузырьков в начале прозрачное, а затем, через 2-3 дня, становится мутным. В зависимости от локализации пузырьки существуют от нескольких часов до нескольких дней. Так, на слизистых оболочках (в частности, гениталий) время их существования крайне незначительно, и часто везикулезная стадия заболевания проходит незамеченной. На участках кожи с толстым роговым слоем (пальцы рук, ладони), напротив, пузырьки сохраняются в течение 5-7 дней. Затем пузырьки либо вскрываются с образованием эрозии, либо их содержимое ссыхается в корки. В последующем корки отпадают, обнажая или уже эпителизированную поверхность, или эрозию, которая вскоре подвергается эпителизации. Параллельно с регрессом пузырьковых элементов ослабевают эритема и отечность. Длительность течения простого герпеса от момента появления высыпаний до их полного разрешения составляет, в типичных случаях, 7-14 дней.
Чесотка – контагиозное заболевание кожи из группы дерматозоонозов, вызываемое чесоточным клещом (Sarcoptes scabies). Несмотря на широкую известность этого заболевания и внешнюю простоту диагностики, именно при чесотке встречается наибольшее количество диагностических ошибок. Больные с чесоткой длительно получают лечение по поводу «атопического дерматита». Ос¬нов¬ны¬ми кли¬ни¬че¬ски¬ми сим-пто¬ма¬ми че¬сот¬ки яв¬ля¬ют¬ся зуд, усиливающий¬ся в ве¬чер¬нее вре¬мя, на¬ли¬чие че¬со¬точ¬ных хо¬дов, по¬ли¬мор¬физм вы¬сы¬па¬ний, ха¬рак¬тер¬ная локали¬за¬ция кли¬ни¬че¬ских про¬яв¬ле¬ний.
Са¬мым ха¬рак¬тер¬ным и наи¬бо¬лее ран¬ним сим¬пто¬мом за¬бо¬ле¬ва¬ния яв¬ля¬ет¬ся зуд, воз-ни¬каю¬щий еще до ви¬ди¬мых про¬яв¬ле¬ний дер¬ма¬то¬за или од¬но¬вре¬мен¬но с по¬яв¬ле¬ни¬ем вы-сы¬па¬ний, и об¬на¬ру¬жи¬вае¬мый у всех без ис¬клю¬че¬ния боль¬ных. Зуд уси¬ли¬ва¬ет¬ся в ве¬чер¬нее и ноч¬ное вре¬мя, по¬сте¬пен¬но мо¬жет при¬об¬ре¬тать гене¬ра¬ли¬зо¬ван¬ный ха¬рак¬тер, со¬хра¬ня¬ясь не¬ред¬ко и по¬сле окон¬ча¬ния ле¬че¬ния. Уси¬ле¬ние зу¬да ве¬че¬ром и но¬чью при со¬гре¬ва¬нии в по¬сте¬ли свя¬за¬но с био¬ло¬ги¬че¬скими особенностями су¬точ¬но¬й ак¬тив¬но¬сти че¬со¬точ¬ных клещей, ко¬то¬рая уве¬ли¬чи¬ва¬ет¬ся в ве¬чер¬нее и ноч¬ное вре¬мя. Другим ха¬рак¬тер¬ным кли¬ни-че¬ским при¬зна¬ком че¬сот¬ки яв¬ля¬ет¬ся чесоточный ход, имею¬щий вид тон¬кой по¬лос¬ки се¬ро-ва¬то¬го цве¬та длин¬ной от 2 мм до 1-2 см, пря¬мой или изо¬гну¬той фор¬мы, час¬то в ви¬де «за-пя¬тых» или «скобок». Че¬со¬точ¬ные хо¬ды ро¬ет сам¬ка кле¬ща, ко¬то¬рая по¬ме¬ща¬ет¬ся в сле¬пом кон¬це хо¬да и про¬све¬чи¬ва¬ет че¬рез ро¬го¬вой слой в ви¬де тем¬ной точ¬ки. На мес¬те вне¬дре¬ния сам¬ки кле¬ща и в сле¬пом кон¬це че¬со¬точ¬но¬го хо¬да воз¬ни¬ка¬ют маленькие пу¬зырь¬ки – мик¬ро-ве¬зи¬ку¬лы с про¬зрач¬ным со¬дер¬жи¬мым. Кро¬ме это¬го на мес¬те вхо¬да и вы¬хо¬да кле¬ща мо¬гут быть и мел¬кие па¬пу¬лы или вол¬ды¬ри. Харак¬тер¬ной осо¬бен¬но¬стью вы¬сы¬па¬ний при че¬сот¬ке яв¬ля¬ет¬ся их пар¬ное рас¬по¬ло¬же¬ние, что со¬от¬вет¬ст¬ву¬ет мес¬ту вхо¬да и вы¬хо¬да сам¬ки кле¬ща. На мес¬те вы¬сы¬па¬ний в результате силь¬но¬го зу¬да об¬ра¬зу¬ют¬ся пар¬ные ли¬ней¬ные рас¬че¬сы, эро¬зии, се¬роз¬ные и се¬роз¬но-ге¬мор¬ра¬ги¬че¬ские ко¬роч¬ки. Из¬люб¬лен¬ная локализация сы¬пи у де¬тей – сги¬ба¬тель¬ные по¬верх¬но¬сти верх¬них и ниж¬них конеч¬но¬стей, осо¬бен¬но меж¬паль¬це-вые склад¬ки кис¬тей, внут¬рен¬няя по¬верх¬ность бе¬дер, яго¬ди¬цы, ту¬ло¬ви¬ще, осо¬бен¬но в об-лас¬ти поя¬са, жи¬во¬та и по пе¬ред¬не¬му краю под¬крыль¬цо¬вых впа¬дин, а у маль¬чи¬ков – ко¬жа мо¬шон¬ки и по¬ло¬во¬го чле¬на. Кро¬ме того, у де¬тей че¬со¬точ¬ные эле¬мен¬ты мо¬гут рас¬по¬ла¬гать-ся на ко¬же ладоней, по¬дошв, ли¬ца и волосистой части го¬ло¬вы. Те¬че¬ние бо¬лез¬ни у 80% де-тей ос¬лож¬ня¬ет¬ся при¬сое¬ди¬не¬ни¬ем вто¬рич¬ной пио¬кок¬ко¬вой ин¬фек¬ции, что ве¬дет к по¬яв¬ле-нию флик¬тен и им¬пе¬ти¬ги¬ноз¬ных корок, фол¬ли¬ку¬ляр¬ных пус¬тул, лим¬фа¬де¬ни¬та, осо¬бен¬но при дли¬тель¬ном су¬ще¬ст¬во¬ва¬нии про¬цес¬са. У ряда боль¬ных возможно ос¬лож¬не¬ние в ви¬де эк¬зе¬ма¬ти¬за¬ции.
Простой контактный дерматит (пе¬ле¬ноч¬ный дер¬матит, оп¬ре¬лость, ин¬тер¬три-ги¬ноз¬ный дер¬ма¬тит) – вос¬па¬ли¬тель¬ное за¬бо¬ле¬ва¬ние ко¬жи, локализующееся, глав¬ным об-ра¬зом, в склад¬ках. Наблюдаюется у де¬тей груд¬но¬го воз¬рас¬та, ча¬ще у туч¬ных в об¬лас¬ти межъ¬я¬го¬дич¬ной складки, а также — па¬хо¬вых скла¬док в ре¬зуль¬та¬те тре¬ния со¬при¬ка¬саю¬щих-ся по¬верх¬но¬стей и раз¬дра¬же¬ния мо¬чой, фе¬ка¬лия¬ми при пло¬хом ги¬гие¬ни¬че¬ском ухо¬де. Кли¬ни¬че¬ски про¬яв¬ля¬ет¬ся яр¬кой отеч¬ной эри¬те¬мой с раз¬ли¬ты¬ми края¬ми, ма¬це¬ра¬ци¬ей эпи-дер¬ми¬са, мок¬ну¬ти¬ем (при воз¬ник¬но¬ве¬нии эро¬зий), тре¬щи¬на¬ми. При¬сое¬ди¬не¬ние пио¬ген¬ной или дрож¬же¬вой ин¬фек¬ции под¬дер¬жи¬ва¬ет вос¬па¬ли¬тель¬ный про¬цесс, ме¬ня¬ет кли¬ни¬че¬скую кар¬ти¬ну и при¬во¬дит к затяжному те¬че¬нию дерматита.
Аллергический контактный дерматит возникает у боль¬ных с по¬вы¬шен¬ной чув¬ст-ви¬тель¬но¬стью к оп¬ре¬де¬лен¬но¬му веществу, выступающему в качестве ал¬лер¬ге¬нного триггера (в данном случае речь идет чаще о клеточно-опосредованном типе иммунопатологической реакции на аллерген, а не о IgE – зависимом типе ответа). Ал¬лер-ге¬на¬ми мо¬гут быть: хи¬ми¬че¬ские со¬ли хро¬ма, ни¬ке¬ля, ко¬баль¬та, ски¬пи¬дар и его про¬из¬вод-ные, фор¬маль¬де¬гид¬ные смо¬лы, кос¬ме¬ти¬че¬ские сред¬ст¬ва (ур¬сол, па¬ра¬фе¬ни¬лен¬диа¬мин, ин-сек¬ти¬ци¬ды, син¬те¬ти¬че¬ские мою¬щие сред¬ст¬ва), ле¬кар¬ст¬вен¬ные пре¬па¬ра¬ты (ан¬ти¬био¬ти¬ки, суль¬фа¬ни¬ла¬ми¬ды, но¬во¬ка¬ин, фор¬ма¬лин). Кроме того, контактный дерматит могут вызывать на¬руж¬но при¬ме¬няе¬мые сред¬ст¬ва, со¬дер¬жа¬щие ртуть и мышь¬як.
При ал¬лер¬ги¬че¬ском кон¬такт¬ном дер¬ма¬ти¬те на фоне выраженного отека соединительной ткани эри¬те¬ма, па¬пу¬лез¬ные и/или ве¬зи¬ку¬ляр¬ные, буллезные и уртикарные эле¬мен¬ты ло¬ка¬ли¬зу¬ют¬ся на тех уча¬ст¬ках кожных покровов, на которых произошел контакт с тем или иным раздражающим веществом. От¬ме¬ча¬ют¬ся субъ¬ек¬тив-ные ощу¬ще¬ния — зуд, жже¬ние, чув¬ст¬во жа¬ра в оча¬гах по¬ра¬же¬ния. Од¬на¬ко у не¬ко¬то¬рых боль¬ных кли¬ни¬че¬ские про¬яв¬ле¬ния могут вы¬хо¬дить за пре¬де¬лы зон воз¬дей¬ст¬вия ал¬лер¬ген-ных аген¬тов.
Себорейный дерматит ло¬ка¬ли¬зу¬ют¬ся пре¬иму¬ще¬ст¬вен¬но на уча¬ст¬ках ко¬жи, бо¬га-тых саль¬ны¬ми же¬ле¬за¬ми: в об¬лас¬ти во¬ло¬си¬стой час¬ти го¬ло¬вы, уш¬ных ра¬ко¬ви¬нах, гру¬ди¬ны, ме¬ж¬ду ло¬пат¬ка¬ми, в но¬со¬щеч¬ных и но¬со¬губ¬ных склад¬ках. Оча¬ги по¬ра¬же¬ния имеют четкие границы и пред¬став¬ля¬ют со¬бой бляш¬ки, покрытые жирными желтоватыми чешуйками, об¬ра¬зо¬ван¬ные из эри¬те¬ма¬тоз¬но-ше¬лу¬ша¬щих¬ся пя¬тен со слив¬ны¬ми ми¬лиар¬ны¬ми па¬пу¬ла¬ми жел¬то¬ва¬то-бу¬ро¬го цве¬та. При себорейном дерматите отсутствует наследственная предрасположенность к атопии и связь с действием тех или иных аллергенов.
Токсико-аллергический дерматит (токсидермия). Ост¬рое воспалительное по¬ра¬же-ние ко¬жи, пред¬став¬ляю¬щее со¬бой ал¬лер¬ги¬че¬скую реакцию на вве¬де¬ние в ор¬га¬низм (вды-ха¬ние, при¬ем внутрь, вве¬де¬ние парентераль¬но и др.) ве¬ществ, об¬ла¬даю¬щих сен¬си¬би¬ли¬зи-рую¬щи¬ми свой¬ст¬ва¬ми. Наиболее частыми при¬чи¬на¬ми раз¬ви¬тия ток¬си¬дер¬мий слу¬жат ле-кар¬ст¬вен¬ные пре¬па¬ра¬ты и пи¬ще¬вые про¬дук¬ты, об¬ла¬даю¬щие ал¬лер¬ген¬ны¬ми или ток¬си¬че-ски¬ми свой¬ст¬ва¬ми и попадающие в организм всеми возможными путями. Кли¬ни¬че¬ски лекарственные и пищевые токсидермии про¬те¬каю¬т практически од¬но¬тип¬но. Ча¬ще на¬блю-да¬ет¬ся рас¬про¬стра¬нен¬ная ток¬си¬дер¬мия, ко¬то¬рая про¬яв¬ля¬ет¬ся раз¬но¬об¬раз¬ной, в мор¬фо¬ло¬ги-че¬ском от¬но¬ше¬нии, сы¬пью (истинный полиморфизм высыпаний). Воз¬мож¬но по¬яв¬ле¬ние мно¬го¬чис¬лен¬ных пят¬ни¬стых, ур¬ти¬карных, па¬пу¬лез¬ных, па¬пу¬ло¬ве¬зи¬ку¬лез¬ных и, ре¬же, пустулезных эле¬мен¬тов, со¬про¬во¬ж¬даю¬щих¬ся зу¬дом. Ино¬гда раз¬ви¬ва¬ет¬ся тотальная эрит-родер¬мия. Не¬ред¬ко в про¬цесс во¬вле¬ка¬ют¬ся сли¬зи¬стые обо¬лоч¬ки, на ко¬то¬рых воз¬ни¬ка¬ют эри¬те¬ма¬тоз¬но-отеч¬ные, ге¬мор¬ра¬ги¬че¬ские и бул¬лез¬но-эро¬зив¬ные эле¬мен¬ты.
По¬ми¬мо рас¬про¬стра¬нен¬ной, воз¬мож¬на фик¬си¬ро¬ван¬ная ток¬си¬дер¬мия, причи¬ной ко-то¬рой ча¬ще все¬го яв¬ля¬ет¬ся при¬ем ле¬кар¬ст¬вен¬ных средств (сульфани¬ла¬ми¬ды, аналь¬ге¬ти¬ки) — так называемая, сульфаниламидная эритема. Воз¬ни¬ка¬ет од¬но или не¬сколь¬ко отеч¬ных ги-пе¬ре¬ми¬ро¬ван¬ных пя¬тен округ¬лых или оваль¬ных очер¬та¬ний, в цен¬тре ко¬то¬рых мо¬жет сфор¬ми¬ро¬вать¬ся пу¬зырь. По¬сле пре¬кра¬ще¬ния дей¬ст¬вия пре¬па¬ра¬та, обу¬сло¬вив¬ше¬го по¬яв¬ле-ние этой раз¬но¬вид¬но¬сти ток¬си¬дер¬мии, вос¬па¬ли¬тель¬ные яв¬ле¬ния сти¬ха¬ют, а пят¬но, при¬об-ре¬тя ги¬пер¬пиг¬ментированный ха¬рак¬тер, су¬ще¬ст¬ву¬ет еще дли¬тель¬ное вре¬мя. В слу¬чае по-втор¬но¬го при¬ме¬не¬ния то¬го же ал¬лер¬ге¬на, пятно вновь ста¬но¬вит¬ся гиперемирован¬ным и пре¬тер¬пе¬ва¬ет ана¬ло¬гич¬ную эво¬лю¬цию. Ло¬ка¬ли¬зу¬ет¬ся фикси¬ро¬ван¬ная ток¬си¬дер¬мия как на глад¬кой ко¬же, так и на сли¬зи¬стых оболочках, в том числе по¬ло¬вых ор¬га¬нов.
Микробная экзема у детей наиболее часто представлена нумулярной (бляшечной, монетовидной) экземой. В развитии этой разновидности экземы ведущее значение отводится сенсибилизации организма к микробным агентам, чаще стрептококковой и/или стафилококковой этиологии. Клинически ха¬рак¬те¬ри¬зу¬ет¬ся об¬ра¬зо¬ва¬ни¬ем эритематозных очагов с четко очерченными границами и фестончатыми очертаниями, насыщенно красного цвета ве¬ли¬чи¬ной 1-3 см. На их отеч¬но-ги¬пе¬ре¬ми¬ро¬ван¬ной по¬верх¬но¬сти отмечает¬ся обиль¬ное мок¬ну¬тие, на¬слое¬ние се¬роз¬но-гной¬ных ко¬рок. Очаги поражения обычно локализуются ассиметрично на передней поверхности голени, тыльной поверхности стоп, в области пупка. В от¬дель¬ных слу¬ча¬ях процесс мо¬жет при¬ни¬мать рас-про¬стра¬нен¬ный ха¬рак¬тер. Зуд умеренный, возможно ощущение жжения и болезненности в местах высыпаний. Не¬ра¬цио¬наль¬ное ле¬че¬ние нумулярной эк¬зе¬мы и трав¬ма¬ти¬за¬ция оча-гов пораженной кожи со¬про¬во¬ж¬да¬ет¬ся воз¬ник¬но¬ве¬ни¬ем вто¬рич¬ных ал¬лер¬ги¬че¬ских вы¬сы-па¬ний — мик¬ро¬би¬дов или ал¬лер¬ги¬дов. Они по¬ли¬морф¬ны и мо¬гут быть пред¬став¬ле¬ны отеч-но-эри¬те¬ма¬тоз¬ны¬ми пят¬на¬ми, се¬ро¬па¬пу¬ла¬ми, ве¬зи¬ку¬ла¬ми, пус¬ту¬ла¬ми. В пе¬ри¬од про¬грес¬си-рую¬ще¬го те¬че¬ния эти вы¬сы¬па¬ния сли¬ва¬ют¬ся и распространяются на значительные участки кожи с фор¬ми¬ро¬ва¬ни¬ем мок¬ну¬щих эро¬зив¬ных поверхностей.
Герпетиформный дерматит Дюринга представляет собой хронически рецидивирующее заболевание, характеризующееся островоспалительными полиморфными высыпаниями, сопровождающимися выраженными субъективными ощущениями (зуд, боль). Заболевание начинается, как правило, остро и только по прошествию определенного времени приобретает хроническое течение. Как правило, нарушается общее состояние – отмечаются вялость, адинамия, быстрая утомляемость, заторможенность сознания, снижение или отсутствие аппетита, повышение температуры тела до 38-39? С. На коже появляются пузырьки с напряженной покрышкой разных размеров, наполненные серозным или геморрагическим содержимым. Они сгруппированы и расположены на фоне воспаленной кожи. Поражаются, преимущественно, разгибательные поверхности локтевых и коленных суставов, ягодицы, крестцовая и лопаточная области, волосистая часть головы и лицо. Очаги поражения обычно симметричны. Больных беспокоит зуд и боль, которые часто появляются задолго до появления высыпаний. Симптом Никольского отрицателен. В пузырной жидкости и периферической крови отмечается эозинофилия. Кроме пузырей и пузырьков могут появляться волдыри, папулы и воспалительные пятна. Высыпания могут располагаться на коже в виде дуг, колец, гирлянд, напоминая очертания географической карты, что придает этому заболеванию своеобразную клиническую картину. У всех детей отмечается выраженный полиаденит, повышенная чувствительность к йоду. У большинства больных осложнения протекают в виде вторичной бактериальной инфекции.
Детская почесуха (строфулюс). Заболевание из группы, так называемых, нейродерматозов, характеризующееся появлением отечных папул или папуловезикул, сопровождающихся сильным зудом. Наблюдается у детей в возрасте от 5 месяцев до 3 — 5 лет, протекает хронически, с небольшими ремиссиями и обычно по достижении указанного возраста самостоятельно проходит. В патогенезе заболевания некоторыми авторами придается большое значение пищевой сенсибилизации, например — к белку коровьего молока у детей грудного возраста, к цитрусовым — у детей постарше, а также к шоколаду, меду, белку куриного яйца, ягодам, пряностям, копченостям и ряду других продуктов. Другие считают, что болезнь может быть обусловлена лекарственной сенсибилизацией, глистной инвазией, нервно-конфликтными и стрессовыми ситуациями, укусами насекомых. Есть и такие специалисты, которые немаловажную роль в развитии строфулюса отводят патологии желудочно-кишечного тракта (лактазная недостаточность, другие ферментопатии и т.п.). Не исключается и вирусная природа заболевания. Однако пищевая или другие виды сенсибилизации, заболевания желудочно-кишечного тракта встречаются при строфулюсе с такой же частотой, как и у других детей, не имеющих подтвержденной атопической аллергии и их роль этих видов патологии не была доказана контролируемыми исследованиями. Кроме того, целенаправленная коррекция заболеваний, сопутствующих строфулюсу не оказывает заметного воздействия на его течение. С уверенностью можно утверждать только то, что патогенез строфулюса или детской почесухи не установлен. Высыпания при детской почесухе располагаются на туловище, разгибательных поверхностях конечностей, ягодицах, лице. Первичным элементом являются рассеянные ярко-розовые отечные узелки размером с булавочную головку, в центре которых формируется маленький пузырек, а в основании нередко обнаруживается волдырь. Высыпания сопровождаются сильным приступообразным зудом, что приводит к многочисленным расчесам, вследствие чего заболевание довольно часто осложняется вторичной бактериальной инфекцией – пиодермией. В ряде случаев могут наблюдаться невротические расстройства: плохой сон, раздражительность, плаксивость.
Вульгарный псориаз. Клинические проявления характеризуются появлением на коже папулезных высыпаний, которые локализуются на волосистой части головы, лице, туловище, на разгибательных поверхностях верхних конечностей, на бедрах и голенях. Часто при псориазе поражаются ногти и опорно-двигательный аппарат. Заболевание носит хронический рецидивирующий характер. Псориатическая папула (бляшка) имеет розовую окраску различной интенсивности — от яркой до бледно-розовой. Форма папул плоская, поверхность покрыта серебристо-белыми чешуйками, легко снимающимися при поскабливании. Для диагностики псориаза используют ряд клинических симптомов, к которым относят псориатическую триаду и изоморфную реакцию Кебнера. В псориатическую триаду включают три последовательных феномена, возникающих при поскабливании псориатических папул:
1) обильное шелушение, напоминающее стеарин (феномен «стеаринового пятна»);
2) появление влажной блестящей поверхности при дальнейшем поскабливании (феномен терминальной пленки);
3) капельное кровотечение (феномен точечного кровотечения, или «кровяной росы»).
Изоморфная реакция Кебнера при псориазе заключается в развитии псориатических высыпаний на участках, которые подвергаются механическому давлению, трению, воздействию химических агентов, раздражению другими средствами. Появление и развитие свежих элементов нередко сопровождается зудом и чувством стягивания кожи. При псориазе часто поражаются ногти по типу точечной дистрофии (симптом «наперстка»), при упорном длительном течении — по типу онихолизиса или онихогрифоза.
Течение псориаза в раннем детском возрасте отличается некоторым своеобразием, что особенно важно для исключения осложненных форм атопического дерматита. Чаще всего в складках кожи появляются эритематозные очаги, сопровождающиеся периферической мацерацией и отслойкой эпидермиса по краю очагов. У детей инфильтрация выражена меньше, чем у взрослых, высыпания носят обычно более яркий, сочный характер, отмечается склонность к экссудации, вследствие чего на поверхности папулезных элементов образуется большое количество чешуйко-корковых наслоений или массивных серозных корок.
Наследственное заболевание, характеризующееся диффузным нарушением ороговения по типу гиперкератоза и проявляющееся образованием на коже чешуек, напоминающих чешую рыбы. Степень клинических проявлений варьирует в широких пределах — от наиболее лёгкого клинического варианта (ксеродерма или ксероз) до проявления умеренных (блестящий, перламутровый ихтиоз), средней тяжести (змеевидный ихтиоз) и тяжёлых его форм (histrix — ихтиоз дикообразный). Заболевание начинается на 1-3 году жизни ребёнка, а в возрасте 8-12 лет клинические проявления достигают максимума своего развития. В пубертатный период у большинства больных их интенсивность уменьшается. Состояние больных улучшается в весенний и летний периоды под влиянием инсоляции и морских купаний. Характерным для всех клинических вариантов обыкновенного ихтиоза является отсутствие поражений в крупных складках (подмышечных, подколенных, локтевых), а также на внутренних поверхностях голеней, бёдер, предплечий, плеч и половых органов. Волосы и ногти обычно не изменены. Уменьшение потоотделения и образования кожного сала отмечается в большей степени, чем при атопическом дерматите. На ладонях и подошвах усилена складчатость кожи (старческий вид ладоней), может быть выражен ладонно-подошвенный гиперкератоз. Из субъективных симптомов нередко наблюдается зуд и чувство стянутости кожи.
Существует форма ихтиоза, которая часто наблюдается у больных атопическим дерматитом, и нередко остается незамеченной. Это, так называемая Ксеродерма, которая обычно начинается с 3-го — 6-го месяцев жизни ребёнка. Кожа щёк становится гиперемированной, затем сухой, шероховатой, нередко отмечается мокнутие. Иногда процесс переходит на всю кожу лица. К концу 1-го года или на 2-3-м году жизни кожа задней поверхности предплечий и плеч, передней поверхности голеней, реже – бёдер и ягодиц становится сухой, шероховатой, приобретает грязно-серую окраску, а растрескавшийся эпидермис имеет вид своеобразной мозаики, появляется муковидное или мелкопластинчатое шелушение.
Клиническая картина Блестящего ихтиоза характеризуется растрескиванием эпидермиса в виде мозаики, напоминающей растрескивающийся ил. Очаги локализуются на передней поверхности голеней, бёдер, задней поверхности предплечий, в области живота, ягодиц, а также нередко — на лице и волосистой части головы. Поверхность сухой кожи покрыта тонкими блестящими или серовато-белыми, роговыми пластинками от 0,2 до 0,4 см в поперечнике, разделёнными между собой неглубокими бороздками. Внешне они напоминают перламутр. Форма их полигональная, края слегка приподняты, центральная часть плотно спаяна с эпидермисом. При Змеевидном ихтиозе поражается почти весь кожный покров. В меньшей степени поражение кожи выражено в области локтевых и подколенных ямок, а также крупных складок. На фоне утолщенной кожи образуются мощные роговые пластинки от 0,3 до 0,8 см в поперечнике, нередко полигональные, ромбовидные, треугольные. Между ними видны более или менее глубокие трещины и борозды в эпидермисе. Цвет пластинок варьирует от грязно-серого и буровато-зелёного до серо-коричневого и грязно-чёрного. На отдельных участках кожа напоминает кожу змеи (задняя поверхность верхних и передняя поверхность нижних конечностей, туловище, ягодицы). В области складок кожа покрыта муковидными чешуйками. При ихтиозе типа Histrix поражается весь кожный покров, особенно передняя и задняя поверхности верхних и нижних конечностей, ладони, подошвы, суставы. Роговые чешуйки и пластинки достигают 1-2 см и более в поперечнике, разделены между собой глубокими бороздами и трещинами. Толщина их достигает 0,3-1 см. На отдельных участках они образуют конические и шиповидные выросты, напоминающие иглы дикобраза, бородавчатые разрастания грязно-чёрного, буро-чёрного, буро-коричневого цвета. Нередко эта форма ихтиоза сочетается со змеевидной формой. Пальцы кистей находятся в полусогнутом состоянии, как и пальцы стоп, что затрудняет ходьбу.
Заболевание, протекающее циклически, в основе которого лежат инфекционно-аллергические и токсико-аллергические механизмы (вирусная, стрептококковая, микоплазменная и другие инфекции, лекарственная непереносимость). Клинически характеризуется эритематозно-папулезными и буллезными высыпаниями на коже и слизистых оболочках. Заболевание начинается остро с подъема температуры до 38 — 390 С, слабости, недомогания. На 2-й или 3-й день, преимущественно на разгибательных поверхностях конечностей, симметрично, возникают резко ограниченные, овальные или округлые, отечные пятна и уплощенные папулы ярко-красного цвета диаметром до 2 см. Высыпания появляются в течение 2 — 4 дней и локализуются на тыльной поверхности кистей, на ладонях, предплечьях, лице, конъюктиве, слизистых оболочках полости рта (1/3 больных), носа и половых органов (в ряде случаев возможна генерализация высыпаний). В тоже время существующие высыпания увеличиваются в размере, их центральная часть западает, а периферический валик приобретает характерный цианотичный оттенок. В центре многих элементов, а иногда и на неизмененной коже возникают разнокалиберные пузыри с серозным или геморрагическим содержимым. Постепенно пузыри спадаются и на их месте образуются грязновато-кровянистые корки. В ряде случаев пузыри вскрываются с образованием эрозий, после чего температура тела снижается до нормальных значений, общие явления постепенно стихают.
Острое заболевание из группы эритем инфекционно-аллергической этиологии со своеобразным течением и расположением высыпаний. Часто возникает в весенне-осенний период, на фоне ОРЗ и ОРВИ. Вначале появляется овальный или округлый, крупный, четко очерченный, эритематозный, шелушащийся в центре очаг – «материнская бляшка», располагающаяся в области груди, живота или бедра. Через несколько дней после появления «материнской бляшки» возникает обильная сыпь в виде ярких сочных, розовато-красных или красных, с желтоватым оттенком, пятен. Они имеют, преимущественно, овальные очертания и нечеткие, слегка отечные края, а своим длинником расположены паралельно линиям “расщепления кожи” (линии Лангера). Наиболее обильно сыпь располагается на боковых поверхностях туловища, спине, плечах и бедрах; редко на шее и лице. Для розового лишая характерно своеобразное “нежное” шелушение в центре овальных пятен, напоминающее смятую папиросную бумагу, что создает впечатление украшения (медальона). По периферии пятен определяется розовый венчик без чешуек. У 25 – 50% больных высыпания сопровождаются зудом кожи. Течение болезни цикличное с тенденцией к самопроизвольному разрешению через 6 – 8 недель.
Характеризуется симметричными высыпаниями мелких блестящих папул полигональной формы, красного цвета с фиолетовым оттенком, с центральным пупковидным вдавлением, располагающимися преимущественно на сгибательной поверхности конечностей, боковых поверхностях туловища, ладонях, подошвах, слизистой оболочке полости рта и половых органов. Эффлоресценции нередко сгруппированы в виде колец, гирлянд, полудуг. Может наблюдаться их линейная и зостериформная конфигурация. На поверхности узелков, особенно после смазывания растительным маслом, можно увидеть сетевидный рисунок в виде опаловых фарфорововидных пятен, нежной сетки светло-белых поверхностных линий и точек (симптом или сетка Уикхема), обусловленный гипергранулёзом. Часто встречаются изменения ногтей в виде продольной исчерченности и трещин ногтевых пластинок. В активной прогрессирующей стадии отмечается положительный симптом Кебнера. Течение заболевания, как правило, сопровождается зудом той или иной интенсивности. Течение болезни хроническое, лишь в редких случаях наблюдается острое начало, иногда в виде полиморфной сыпи, сливающейся в крупные очаги вплоть до тотальной эритродермии.
По материалам adair.ru
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
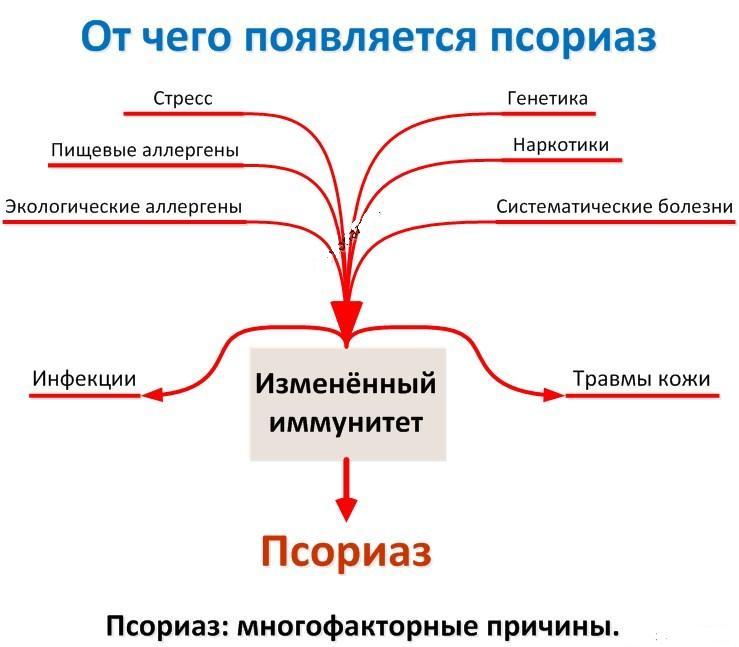
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
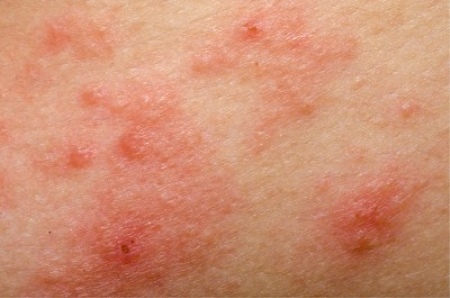
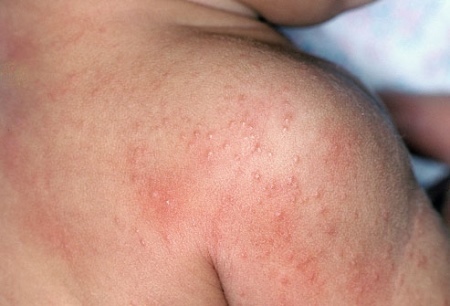
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
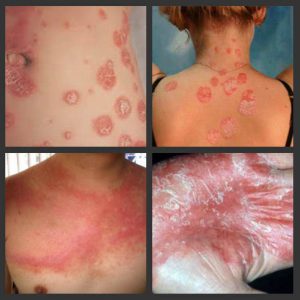
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
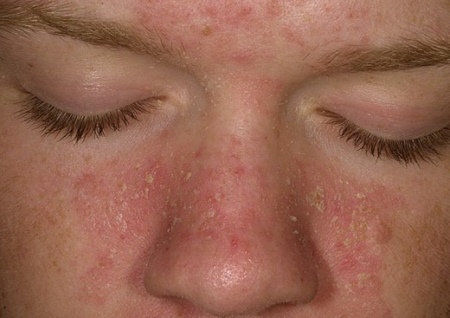
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
По материалам dermatolog03.ru
Атопический дерматит – хроническое наследственное заболевания склонное к рецидивированию. Вызван повышенной чувствительностью к аллергенам и проявляется в виде кожного зуда и эритемы различного вида и расположения на теле.
Так как такие симптомы неспецифические только для атопического дерматита, следует уметь отличать схожие с ним заболевания. К ним относятся:
- Аллергический дерматит
- Пищевая аллергия
- Псориаз
- Диатез
- Экзема
- Нейродермит
- Себорейный дерматит
- Потница
Развивается после контакта с аллергеном, который находится в окружающей среде (пыль, пыльца, косметика, аэрозоли, лекарства и другое). В результате этого происходит патологическая реакция организма на определенный агент, которая сопровождается характерными изменениями.
- Появление покраснения с образованием влажных пузырей. После заживления покраснение остается, но поврежденная кожа становится сухой и шелушится.
- Высыпания появляются только на месте контакта с антигеном (лицо, шея, руки).
- Симптомы проходят, если исключить контакт с аллергеном или после приема антигистаминных препаратов.
Для дифференциальной диагностики атопического дерматита и пищевой аллергии необходимо провести анализ продуктов, употребленных в пищу перед развитием приступа. Обычно симптомы пищевой аллергии проявляются сразу или в течение нескольких часов.
Иногда достаточно даже понюхать или прикоснуться к определенному продукту, как возникает повышенная реактивность организма. Она проявляется сильным зудом, отечностью верхних отделов пищеварительного тракта, через который поступила пища. Возникают так же симптомы диспепсии в виде тошноты, рвоты, болей в животе и диареи. Таким образом организм пытается избавиться от аллергического продукта. Одновременно с этим могут начаться симптомы крапивницы на всем теле.
Так как атопический дерматит может проявиться в любом возрасте следует отличать его от псориаза. Псориазом страдают дети старшего и подросткового возраста. Характер кожных высыпаний при нем имеет однородный вид. Чаще всего это папулы красно-розового цвета, покрытые полупрозрачными чешуйками серого цвета.
Расположение таких очагов типичное, на наружных поверхностях суставов, преимущественно коленных и локтевых, на волосистой части головы. При расчесывании папул, их поверхность отделяется в виде пленки, а на их месте остаются жирные пятня с каплями крови.
Иммунная система при псориазе не поражена, однако имеются изменения других систем организма, которые отражаются в клиническом анализе крови. Повышенное содержание лейкоцитов и увеличение скорости оседания эритроцитов(СОЭ) говорит о наличии воспалительной реакции. Чаще всего это проявляется в зимнее и летнее время.
Диатезом называют повышенную склонность у детей к аллергическим реакциям неизвестной этиологии. Чаще всего это только местные проявления воспаления, которые могут быть симптомами или частью других заболеваний, связанных с патологией иммунной системы.
- Сухость и шелушение кожи
- Высыпания, пузырьки и отеки на коже
- Зуд
- Нарушение стула
- Проблемы со сном
Диатез может быть первой стадией атопического дерматита, но у большинства детей он проходит с возрастом. Для ускорения заживления пузырьков на коже рекомендуется исключать из пищи возможные аллергенные продукты. Если ребенок грудной, то аллергены могут передаваться с молоком матери и так же вызывать специфические реакции. Это связано с тем, что местный иммунитет кишечника первое время после рождения еще не обладает высокими защитными свойствами.
Отдифференцировать экзему от атопического дерматита можно по времени возникновения. Экзема возникает у детей старшего возраста и вызывается патогенными микроорганизмами. Инфекция может быть, как экзогенной, так и эндогенной. Существующие в организме очаги хронической инфекции в виде гайморита, кариеса или гастрита способны распространятся, вызывая поражения кожи.
Попадая на кожу из воздуха микроорганизмы вызывают образование гнойного экссудата в везикулах. Высыпания округлой формы ярко-красные, могут быть отечны и покрыты коркой. Зуд умеренный. Расположены на конечностях асимметрично.
Так как развивается хроническая инфекция лабораторные данные подтверждают увеличение лейкоцитов и СОЭ.
Нейродермит, как и диатез могут быть проявлением атопического дерматита. Появление зуда и покраснения кожи у взрослых, вызванное действием каких-либо аллергенов называется нейродермитом. Он имеет хроническое течение и выявляется после того как произошёл контакт с антигеном. В отличие от других заболеваний, здесь больше значение имеет состояние нервной системы. Кожа отражает любые внутренние изменения внутреннего состояния во время сильного стресса или другого потрясения.
При этом возникает гиперергическая реакция на вещества, которые раньше не вызывали аллергии. Появляются красные, сильно зудящие пятна на коже с нечеткими границами. Кожа сухая. Покраснение обычно выступает на внутренних поверхностях суставов, на сгибах коленей, локтей, запястий. Полностью заболевание не излечивается.
Дифференциальная диагностика с себорейным дерматитом основана на определенных возрастных особенностях возникновения заболевания. Предполагающим фактором развития себорейного дерматита является диатез. Заболевание не передается по наследству, но чаще всего поражает детей в двух возрастных периодах:
- До трех месяцев. Сопровождается покраснением кожи с образованием жирных чешуек. Такой очаг легко повреждается и служит средой для размножения микроорганизмов. Обычно проходит в течение полугода.
- 14-17 лет. Такие же очаги появляется в местах повышенной жирности – на лице, спине, в промежности. Чешуйки приобретают желтый цвет и характерный запах. Появление покраснения не является аллергией, так как возникает при отсутствии аллергена.
Атопический дерматит дифференцируют с потницей, которая вызвана раздражением кожи потом. Это происходит в местах повышенной влажности, в области паховых, шейных, подмышечных складок. Часто этому подвержены маленькие дети, которых родители одевают в слишком теплую и не дышащую одежду.
В результате повышения температуры увеличивается продукция пота. Однако пот не может испариться с поверхности тела из-за одежды и скапливается на коже, раздражая ее. Влажная и теплая среда благоприятная для размножения микробов, которые могут привести к гнойному воспалению.
Образуются мелкие папулы, которые не сливаются в одну и беспокоят ребенка постоянным зудом. Для предотвращения образование потницы рекомендуется избегать тесной и синтетической одежды, жирный кремов, создающих пленку на коже и закрывающих поры.
Таким образом, дифференциальная диагностика атопического дерматита проводится со многими заболеваниями и может представлять серьезную проблему. Для постановки правильного диагноза и выбора лечения необходимо посетить врача дерматолога и аллерголога, который поможет установить причину и предотвратить осложнения.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
По материалам vrach365.ru