
Псориаз и красный плоский лишай – болезни, внешние признаки которых на первый взгляд похожи. Дерматологу необходимо знать отличительные черты обеих патологий для постановки правильного диагноза и назначения адекватных терапевтических мероприятий.
Псориаз – неизлечимый хронический дерматоз с волнообразным течением. Причина этого заболевания не выяснена, однако большая роль отводится влиянию наследственных факторов.
Манифестировать или обостриться может под влиянием некоторых неблагоприятных факторов, таких как:
- инфекционное заболевание, причиной которого стала деятельность кокковой флоры (например, стрептококковая ангина);
- значительные изменения гормонального фона, произошедшие по физиологическим причинам (например, после родов) или в результате патологии (эндокринные заболевания, включающие, в том числе, сахарный диабет, нарушения щитовидной железы);
- употребление алкогольных напитков (не только систематическое, но и эпизодическое), курение;
- стрессы;
несбалансированное питание;
- использование некоторых медикаментов (отдельных психотропных средств, противомалярийных препаратов);
- кожные проявления аллергии;
- избыточная инсоляция, солнечные ожоги;
- регулярное травмирование кожного покрова;
- работа без перчаток с раздражающими средствами (растворителями, бытовой химией);
- использование средств гигиены (мыло, шампуни), сушащих кожный покров, при изначально сухой коже.
Основными патогенетическими механизмами являются следующие:
- значительно повышенная в сравнении с нормой пролиферативная активность эпидермиса;
- аутоиммунная реакция Т-лимфоцитов, тканевых макрофагов, направленная на эпидермальные клетки.
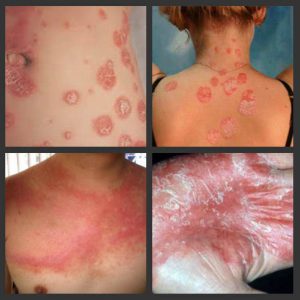
Обращаясь к врачу, пациент в случае обыкновенного (бляшечного) псориаза отмечает появление на коже зудящего пятна.
Врач, производя осмотр, обнаруживает типичное скопление папул, покрытых серебристо-белыми чешуйками и формирующих псориатическую бляшку. Патологический элемент окаймляет красный венчик – ободок Пильнова, говорящий о прогрессировании процесса.

- Сухие чешуйки легко отделяются от бляшки, воздействие на папулы не причиняет пациенту болезненных ощущений и ведет к усилению шелушения. Внешне чешуйки напоминают растертые капли стеарина. Феномен стеаринового пятна объясняется паракератозом, нарушением связей между клетками.
- Дерматолог, отделив чешуйки, видит глянцевую поверхность красного цвета, занимающую всю площадь бляшки. Данное явление получило название феномена терминальной пленки, в основе которого лежит акантоз – значительное увеличение клеток шиповатого слоя эпидермиса между дермальными сосочками.
- Нарушение целостности терминальной пленки приводит к появлению мелкоточечных кровотечений (кровяной росы). Это феномен Ауспитца (Полотебнова), основой которого является папилломатоз – удлинение дермальных сосочков, разветвление капилляров.
- Феномен Кёбнера (положительная изоморфная реакция) говорит о том, что псориаз находится на стадии прогрессирования, то есть следует ожидать периферического роста имеющихся бляшек и появления новых патологических очагов.

Характерные гистопатологические признаки:
- акантоз;
- истончение зернистого слоя;
- паракератоз;
- гиперкератоз;
- неравномерный папилломатоз;
- расширение и удлинение дермальных капилляров;
- наличие клеточного инфильтрата (особенно выраженное в застарелых бляшках);
- микроабсцессы Мунро.

- летний;
- зимний;
- смешанный (рецидив может наступить в любое время года).
Псориаз включает в себя три последовательно вменяющие друг друга стадии:
- Прогрессирующая: наблюдается ободок Пильнова, периферический рост бляшки, образование новых элементов, выражена положительная изоморфная реакция. Папулезные элементы приподняты над поверхностью неизмененной кожи.
- Стационарная: образовавшиеся патологические очаги не изменяются в размере, новых бляшек не появляется.
- Регрессирующая: происходит рассасывание бляшек, начиная от центра. Элементы приобретают кольцевидную форму. Псориатические бляшки окаймляет псевдоатрофический розовато-белый складчатый ободок Воронова, они слабо приподняты над поверхностью окружающей ткани или находятся на одном с ней уровне. Число элементов сокращается. После рассасывания бляшки остается гипо- или гиперпигментированный участок.
Первичными морфологическими элементами являются папулы (папулезная форма) или пустулы (пустулезная форма). Процесс может протекать локально (ладонно-подошвенный псориаз, пустулезный псориаз Барбера, псориаз кожных складок, псориаз волосистой части головы) или захватывать практически всю поверхность кожного покрова – генерализованный псориаз (псориатическая эритродермия, пустулезный псориаз Цумбуша). Патология может вовлекать не только кожу, но и слизистые оболочки (рта, половых органов), ногти, суставы (артропатия).
Терапия всегда комплексная, она включает не только использование медикаментов, но и изменение образа жизни: соблюдение правил здорового питания, максимально возможное избегание стрессовых ситуаций, предотвращение контакта с аллергенами, использование перчаток при работе.
Лекарственная терапия направлена на улучшение субъективного состояния пациента (уменьшение боли, зуда), воздействие на патогенетические звенья (снижение пролиферативной активности эпидермиса, снижение активности Т-лимфоцитов).

Псориаз характеризуется возникновением мономорфной сыпи (возникают только патологические элементы одного вида, в обоих случаях речь о папулях) также как и красный плоский лишай. Этот воспалительный процесс поражает кожу и слизистые оболочки. Излюбленной локализацией процесса является ротовая полость и красная кайма губ.
Красный плоский лишай составляет до 2,5% всех дерматологических патологий. Высокая частота, многообразие форм и регулярно встречающаяся резистентность заболевания к терапевтическим вмешательствам – факторы, наглядно демонстрирующие актуальность проблемы в современной медицине.
Причина патологии не определена. Ученые выдвигают различные теории, предполагая влияние аллергенов и вирусов. Установлено, что большое влияние на развитие болезни оказывают хронические процессы, протекающие в поджелудочной железе, кишечнике, печени, желудке. Провоцировать возникновение процесса в ротовой полости могут металлические зубные протезы (они ингибируют ферменты и вызывают образование гальванических токов), острые края зубов, не подогнанные должным образом съемные конструкции, отсутствие нескольких зубов.

Как и псориатический процесс, красный плоский лишай вызывает зуд. Первичный морфологический элемент – красная с фиолетовым оттенком папула неправильной формы (полигональная), размер которой от 2 до 10 мм. Папулы не приподняты над поверхностью неизмененной кожи, в центре их находится характерное западение (пупкообразное вдавление). Если освещать пораженную кожу сбоку, виден блеск. Скопления папул формируют бляшки небольших размеров, покрытые мелкими чешуйками.
Врач смазывает патологический очаг маслом и наблюдает точки белого цвета и переплетающиеся полосы. Этот симптом патогномоничен, он получил название симптома Уикхема.
Красный плоский лишай чаще всего располагается на своих излюбленных местах: коже запястий, сгибательных поверхностей предплечий, разгибательных поверхностей голеней, подмышечных ямок, паха, внутренней поверхности бедер. Появление элементов на волосистой части головы, ладонях, стопах нетипично.
Часто лишай поражает слизистые оболочки рта или половых органов. Небольшие папулы имеют склонность к слиянию и формированию «кружевных» узоров. Патологические очаги на языке отличаются неровными краями и белым оттенком. В редких случаях узелки обнаруживаются на стенках пищевода. Характерна положительная изоморфная реакция: новые папулы возникают в области расчесов.
Красный плоский лишай характеризуется стадийностью:
- Прогрессирование: отмечается феномен Кёбнера, появление новых узелков и бляшек.
- Регресс: усиливается шелушение, происходит рассасывание элементов. На их месте остаются гиперпигментированные зоны.

- гипертрофическая;
- атрофическая;
- буллезная;
- монилиформная;
- кольцевидная;
- остроконечная;
- зостериформная;
- эрозивная;
- пигментная.
На слизистых оболочках помимо «кружевных» узоров могут возникать:
Подтверждение диагноза дают результаты биопсии, в которой врач видит колосовидный инфильтрат в дерме, акантоз, неравномерный гранулез.

Основные отличия болезней:
- Псориатическая триада не выявляется, если у пациента красный плоский лишай.
- При псориазе нет пупкообразных вдавлений в центре папул, псориатические папулы округлой или овальной формы, при прогрессировании болезни они приподняты над поверхностью неповрежденной кожи.
- Для псориаза не характерен симптом Уикхема.
- Разная гистопатологическая картина.
- Псориаз редко встречается на слизистых оболочках и, наоборот, значительно чаще – на волосистой части головы, ладонно-подошвенных поверхностях.
По материалам kaklechitpsoriaz.ru
Псориаз. Красный плоский лишай. Лейкоплакия
I. Цель занятия. Изучить клинику, течение, лечение псориаза, красного плоского лишая при локализации его на коже и слизистой оболочке рта, клинику, дифференциальную диагностику лейкоплакии слизистой оболочки рта и красной каймы губ. Особое внимание обратить на дифференцирование изучаемых дерматозов с проявлениями вторичного сифилиса.
II. Вопросы воспитания и идейной направленности занятия. Необходимо уяснить большой вклад советских ученых в изучение этиологии, патогенеза, лечения псориаза (А. М. Кричевский, А. Ф. Ухин, Г. Б. Беленький и др.), доступность в нашей стране курортной терапии — мощного фактора в лечении псориаза. Обратить внимание на то, что профилактическое направление советской медицины позволяет своевременно выявить больных с предраковыми заболеваниями и оказать им соответствующую помощь.
III. Содержание и методика занятия, усвояемые практические навыки. Наряду с разбором курируемых больных псориазом, при котором определяется стадия (табл. 3), тип псориаза, дополнительно разбираются также больные с другими разновидностями псориаза, находящиеся в стационаре. При необходимости демонстрируются слайды с различными проявлениями псориаза.
Таблица 3. Клинико-морфологическая характеристика стадий псориаза
На больных студенты должны научиться определять характерную для псориаза триаду (стеариновое пятно, терминальная пленка, точечное кровотечение — «триада Ауспитца»), а также разбираться в патогистологических изменениях, лежащих в ее основе. При разборе больных необходимо провести дифференциальную диагностику с папулезным сифилидом и красным плоским лишаем (табл. 4).
Студенты должны уяснить принципы лечения псориаза с обязательным учетом его стадии. Уметь выписывать рецепты на препараты, обладающие кератопластическим и рассасывающим действием, применяемые для наружного лечения псориаза.
Таблица 4. Дифференциальная диагностика псориаза, красного плоского лишая, папулезного сифилида
При подготовке к занятию используется граф логической структуры «Псориаз».
Изучение красного плоского лишая также происходит на курируемых больных. При разборе необходимо обратить внимание на обязательность осмотра слизистых оболочек. Провоцирующими моментами в возникновении болезни на слизистой рта могут быть, коронки из различных металлов, образующие гальванический ток, плохо пригнанные протезы, травмирующие слизистую, раздражение кариозными зубами, альвеолярная пиорея, негигиеническое состояние полости рта.
Излюбленной локализацией является область щек по линии смыкания зубов, язык, затем красная кайма нижней губы.
Красный плоский лишай на слизистой оболочке рта чаще протекает в виде типичной формы (почти у половины больных), несколько реже наблюдаются экссудативно-гиперемическая и эрозивно-язвенная формы и наиболее редко — пузырная.
Типичная форма характеризуется мономорфной папулезной серовато-белого цвета сыпью, почти не возвышающейся над уровнем слизистой. При поскабливании поверхности папул шпателем налет не снимается. Папулы сливаются, образуя фигуры в виде кружева, дуг, сетки, колец. На спинке языка папулы могут образовывать гиперкератотические бляшки. На красной кайме губ папулы часто располагаются полосовидно. Субъективные ощущения в виде жжения, боли наблюдаются редко.
При экссудативно-гиперемической форме папулы располагаются на застойно-гиперемированной слизистой и сопровождаются ощущениями жжения, боли.
Эрозивно-язвенная форма является осложнением двух предыдущих форм вследствие продолжающегося внешнего раздражения. Эрозии и язвы возникают на поверхности папул и часто рецидивируют. Сопровождаются сильными болями.
Пузырная форма также возникает на фоне папулезных высыпаний.
С учетом трудности диагностики красного плоского лишая на слизистой оболочке рта приходится иногда прибегать к биопсии. Гистологическая картина заболевания очень типична: в эпителии имеется гранулез, ясно выражен акантоз, а в соединительнотканном слое — скопление клеток воспалительного инфильтрата, резко ограниченное областью папулы.
Дифференциальную диагностику следует проводить с лейкоплакией, кандидозом, вульгарной пузырчаткой, красной волчанкой, сифилидами.
При разборе терапии обращается внимание на важность поливитаминотерапии, особенно витамина PP.
Следует учесть, что красный плоский лишай на слизистой полости рта относится к числу самых упорных, резистентных ко всякой терапии заболеваний. Это обусловливает важность санации полости рта как меры его профилактики.
При подготовке к занятию используется граф логической структуры «Красный плоский лишай».
При разборе лейкоплакии студенты должны уяснить хронический характер воспаления, сопровождающегося ороговением.
Ведущими в патогенезе лейкоплакии являются травма, табачный дым, кариозные зубы и снижение резистентности слизистой оболочки, связанное прежде всего с состоянием желудочно-кишечного тракта.
Необходимо усвоить разновидности лейкоплакии:
-
простая или плоская
При простой лейкоплакии на слизистой возникает помутнение, не снимающееся при поскабливании, поверхность шероховатая, воспалительная реакция отсутствует. Наиболее часто локализуется в углах рта, спинке и боковых отделах языка, на щеках в области смыкания зубов, нёбе, центральной части красной каймы губ.
веррукозная
При веррукозной форме встречаются две разновидности: а) бляшечная (язык, нижняя губа) и б) бородавчатая — с серовато-белыми бородавчатыми разрастаниями.
эрозивная
Эрозивная форма является результатом эрозирования плоской или веррукозной формы.
Необходимо учитывать, что лейкоплакия представляет собою факультативный предрак (озлокачествление при плоской форме реже, при эрозивной и веррукозной — в 4 раза чаще).
Дифференциальная диагностика лейкоплакии затруднительна только с красным плоским лишаем и красной волчанкой. Некоторые формы красного плоского лишая и лейкоплакии невозможно различить без гистологического исследования.
Гистологически лейкоплакия представляет очаг хронического воспаления в толще слизистой оболочки с умеренным круглоклеточным инфильтратом, содержащим также плазматические и тучные клетки. Местами инфильтрат расположен периваскулярно. В эпителии очень утолщены и увеличены вновь образовавшиеся зернистый и особенно роговой слои. Местами в роговом слое наблюдается паракератоз. Ясно выражен акантоз, но без атипичного, характерного для рака, разрастания эпителиальных межсосочковых отростков.
Лечение и профилактика лейкоплакии должны состоять в санации полости рта и устранении всех раздражающих факторов, в первую очередь курения и потребления алкоголя. Не следует прижигать бляшку лейкоплакии различными раздражающими средствами.
При веррукозной и эрозивной формах необходимо немедленное иссечение очага в пределах здоровых тканей с последующим гистологическим исследованием.
Больные с лейкоплакией полости рта должны состоять на диспансерном учете у стоматолога, а в случае сомнения и при осложнениях немедленно пересылаются к онкологу.
По теме «Красный плоский лишай»
- «Новое в лечении красного плоского лишая на слизистой оболочке рта».
По теме «Лейкоплакия»
- «Тактика врача-стоматолога при лейкоплакии»
- «Роль стоматолога в выявлении предраковых состояний слизистой оболочки рта при профилактических осмотрах населения».
По теме: «Псориаз»
- Признаки прогрессивной, стационарной и регрессивной стадии псориаза.
- Патогистологическое обоснование триады Ауспитца.
- Дифференциальная диагностика псориаза.
- Принципы лечения псориаза.
- Витаминотерапия при псориазе и ее обоснование.
По теме: «Красный плоский лишай»
- Какими морфологическими элементами характеризуется красный плоский лишай и их особенности?
- Чем обусловлено возникновение сетки Уикхема на поверхности папул?
- Причины возникновения красного плоского лишая на коже и слизистой.
- Клинические разновидности красного плоского лишая на слизистой оболочке рта.
- Принципы лечения красного плоского лишая и средства общей терапии при нем.
- Лечение красного плоского лишая при локализации его только на слизистой оболочке рта.
По теме: «Лейкоплакия»
- Этиология лейкоплакии. Клинические разновидности лейкоплакии.
- В чем состоит профилактика лейкоплакии?
- Отличие в лечении простой и веррукозной лейкоплакии.
- К какой форме предрака — облигатной или факультативной — относится лейкоплакия?
VI. Решите следующие задачи:
-
На разгибательной поверхности конечностей у больного рассеяны папулезные элементы ярко-красного цвета, не превышающие размер 1X1 см, поверхность их покрыта серебристыми чешуйками, захватывающими лишь центральную часть папул. Субъективно — значительный зуд. При поскабливании возникает усиление белезны бляшек, при дальнейшем поскабливании — гладкая блестящая поверхность, а затем — точечное кровотечение. Впервые заболел зимой. Болен 3 мес. Ваш диагноз и его обоснование. ( [показать] )
Псориаз, прогрессивная стадия, зимний тип.
Псориаз, стационарная стадия, зимний тип. Пирогенал. Облучение УФЛ. Рассасывающие мази.
Красный плоский лишай. Необходимо исключить кандидоз и папулезные сифилиды.
Лейкоплакия. Красная волчанка. Красный плоский лишай. Необходим тщательный осмотр слизистой оболочки рта, кожного покрова для выявления возможных высыпаний.
ЛИТЕРАТУРА
- Машкиллейсон A. Л. Предрак красной каймы губ и слизистой оболочки рта. М., 1970, с. 125-176.
- Павлов С. Т., Шапошников О. К., Самцов В. И., Ильин И. И. Кожные и венерические болезни. М., 1975, с. 193-203.
- Пашков Б. М., Стоянов Б. Р., Машкиллейсон A. JI. Поражения слизистой рта и губ при некоторых дерматозах и сифилисе. М.. 1970, с. 59-64 с. 89-96.
- Рыбаков А. И., Платонов Е. Е. Терапевтическая стоматология. М. 1968 с. 340-346.
- Учебное пособие по дерматовенерологии. Под ред. проф. Марьясиса Е. Д. Ставрополь, 1975, с. 110-111.
- Боровский Е. В. и др. Терапевтическая стоматология. М.. 1973 с 278- 283; 353-357.
- Рыбаков А. И., Банченко Г. В. Заболевания слизистой оболочки полости рта. М., 1978, с. 167-179.
- Скрипкин Ю. К. Кожные и венерические болезни. М., 1979, с. 351-366.
ИСТОЧНИК: Методические указания к практическим занятиям по дрематовенерологии для студентов стоматологического факультета под ред. проф. Е.Д.Марьясиса, СГМИ, Ставрополь, 1980
По материалам bono-esse.ru
В клинической дерматологии дифференциальная диагностика псориаза – несмотря на достаточно специфичные морфологические признаки его классической формы (psoriasis vulgaris) – имеет решающее значение, поскольку есть целый ряд кожных заболеваний с весьма схожей симптоматикой.
В классической форме псориаза высыпания обычно двусторонние и симметричные, вот почему важно провести полное обследование кожи – даже если пациент не обратил внимания на эти повреждения.
С гистологической точки зрения псориаз характеризуется тремя основными особенностями: гиперкератозом (за счет локально ограниченного изменения дифференциации кератиноцитов), инфильтрацией (из-за чрезмерной пролиферации кератиноцитов с образованием воспалительного инфильтрата) и эритемой (вследствие вазодилатации, неоваскуляризации и воспаления). Подробнее см. – Вульгарный псориаз
Среди первых признаков обычного псориаза – появление на коже узелковой сыпи, имеющей красную либо розовую окраску. Такую сыпь называют папулами – ограниченными по площади плотными узелками, сверху которых находятся чешуйки серовато-белого цвета. Эти чешуйки – признак ускоренной кератинизации (ороговения) верхнего слоя кожи – начинают слущиваться сначала на самом верху утолщенного пятна (бляшки), а затем и со всей поверхности высыпаний.
Важно учитывать стадии псориаза, так как на каждой из них высыпания видоизменяются.
Специалисты отмечают, что сложности в диагностике бывают в случаях с обратным псориазом (где отсутствует шелушение), пустулезным псориазом (где появляются стерильные пустулы, и инфильтрация может быть выражена незначительно) и псориатической эритродермией (при которой нет бляшек).
Особенно затруднена дифференциальная диагностика псориаза с другими папулосквамозными и экзематозными заболеваниями кожи, сопровождаемыми гиперкератозом, так как их классификация может вызывать определенные нозологические проблемы, а их этиология и патогенез часто не известны.
Поэтому для правильного диагноза часто недостаточно дерматоскопии и требуется биопсия кожи, дающая гистологическую информацию, которая должна быть соотнесена с клиническими проявлениями и любыми лабораторными данными.
Что учитывают дерматологи при клинической диагностике кожных патологий, и какие отличия экземы от псориаза дают основания поставить правильный диагноз? Причины их возникновения и симптомы. Но с этиологией экземы, как многих дерматологических патологий, все не так просто: ее точной причины никто не называет, а среди версий фигурирует генетика и факторы внешней среды.
Остаются конкретные симптомы: локализация и количество высыпаний, их структура (морфология) и цвет, длительность и интенсивность процесса и т.д.
Экзема обычно проявляется интенсивным пруритом (зудом кожи); опуханием и покраснением кожи с маленькими волдырями или рельефными красными пятнами. Локализация высыпаний – лицо, кожа в сгибах локтевые и коленных суставов (то есть внутри локтей и под коленями), верхние и нижние конечности. В отличие от псориаза, при экземе зуд приводит к приступам неконтролируемых экскориаций (расчесов), осложняемых кровотечением и вторичными бактериальными инфекциями.
Другие симптомы включают потемнение кожи век и дополнительные складки кожи под нижними веками (складки Денни-Moргана) или на ладонях.
Это совсем не похоже на небольшие красные пятна при псориазе, которые постепенно расширяются и покрываются частицами отмерших клеток рогового слоя. А при удалении похожих на воск чешуек выступает кровь.
Однако без дифференциальной диагностики не решить, что у пациента – экзема или псориаз – при следующих двух формах экземы. При дискоидной экссудативной экземе (так называемой монетовидной), которую отличают круглые или овальные пятна (сухие или мокнущие), имеющие четкие границы. Пятна могут поражать любую часть тела, но ноги и ягодицы являются наиболее типичными местами. Патология хроническая с рецидивами и вспышками в зимний период, чаще болеют люди пожилые.
А при дисгидротической экзема, также известной как дисгидроз, с высыпаниями в виде пузырьков на подошвах и ладонях, дифференциальный диагноз должен исключить локализованный пустулезный псориаз с экссудативной сыпью (на тех же участках) с постепенным захватом большой площади кожи.
Хроническая патология кожи – нейродермит, или психогенный дерматит, или простой хронический лишай, – как и псориаз, не связана с экзогенной инфекцией, и заразиться им невозможно.
К слову, из-за отсутствия единой системы в классификации основных заболеваний кожи и врачи, и пациенты сталкиваются с большим количеством синонимов, используемых для описания одних и тех же симптомов…
По мнению специалистов American Academy of Dermatology, псориаз и нейродермит являются заболеваниями, которые очень тесно связаны между собой, однако, в отличие от псориаза, в патогенезе нейродермита дополнительную роль могут играть аллергические факторы.
А симптоматические отличия нейродермита от псориаза состоят в том, что нейродермит начинается с прурита и чаще бывает у взрослых женщин. При этом зуд (наиболее сильный в ночное время) может возникать в любом месте на поверхности тела, но более характерными местами появления покрасневших зудящих пятен считаются участки кожи на запястьях и предплечьях, на задней поверхности шеи, на лодыжках и бедрах, также они могут быть в аногенитальной зоне.
В дополнение к зуду симптомы нейродермита включают изменения кожи в зоне поражения, которые развиваются из-за экскориации. Рельефное шершавое (чешуйчатое) пятно всех оттенков красно-фиолетового цвета появляется по мере расчесывания зудящего места. В центре пораженного участка кожа утолщается и выглядит как кожистое наслоение сероватого или коричневого оттенка (в дерматологии это называется лихенизацией). А по его краям кожа более темная. Как правило, такой очаг один, но бывает и больше.
Вероятность ошибочного диагноза достаточно высокая, поскольку симптомы нейродермита могут быть сходны с симптомами псориаза или опоясывающего лишая. Также необходима дифференциальная диагностика псориаза и диффузного нейродермит (др. названия пруриго обыкновенное Дарье, пруриго диатезическое Бенье, атопический аллергодерматоз) – с более выраженным воспалением кожи, зудом и большей площадью поражения.
А теперь следует перечислить некоторые другие заболевания, похожие на псориаз.
Дифференциальная диагностика псориаза должна проводиться со всеми воспалительными (грибковыми, вирусными или бактериальными) кожными заболеваниями, а также имеющими ряд одинаковых характеристик неопластическими патологиями.
Как отмечают онкологи, болезнь Боуэна (локальная форма плоскоклеточного рака кожи) имеет сходство с легкими формами обычного псориаза при одиночных высыпаний. А псориатическую эритродермию (наименее распространенную разновидность псориаза, чаще поражающую мужчин) можно принять и за токсидермию, и за себорейный дерматит, и за отрубевидный лишай, а также за форму Т-клеточной лимфомы или синдром Сезари.
Создает проблемы диагностика обратного псориаз, так как он обычно локализуется подмышками, в паху, под коленями в складке между ягодицами. В этих случаях нельзя исключать кандидозную опрелость с пустулами, но чтобы подтвердить диагноз, берут мазки на Candida alb. И правильный диагноз в этих случаях позволяет не допустить ошибки в лечении, ведь применение мазей с кортикостероидами противопоказано при грибковых инфекциях.
Среди других заболеваний, похожих на псориаз, дерматологи советуют не пренебрегать красным плоским лишаем – распространенным воспалительным заболеванием со средним возрастом манифестации около 50-ти лет. Типичная локализация поражений кожи (в виде фиолетово-красных плоских папул или бляшек, которые сильно чешутся) – сгибательные поверхности запястья и лодыжки, нижняя часть спины, области шеи и гениталий. На поверхности папул заметны мелкие белые бороздки; как при псориазе отмечается феномен Кебнера. Дифференциальный диагноз включает псориаз, розовый лишай, реакции на фармакологические средства и вторичный сифилис. Так что для подтверждения диагноза нужно делать биопсию кожи и серологические тесты на сифилис.
Когда псориаз поражает только кожу головы (что бывает крайне редко), то его иногда очень сложно отличить от себорейного дерматита. В отличие от псориаза, при себарейном дерматите отпадающие частички ороговевшей кожи имеют явную желтизну на вид и жирность – на ощупь.
Генерализованный пустулезный псориаз является тяжелой формой заболевания, в дифференциальной диагностике которого следует рассматривать аллергическую реакции на лекарственные препараты (с наличием нефолликулярных пустул на покрасневшей и отечной коже лица и в крупных складках тела).
Дифференциальная диагностика псориаза ногтей путем микологического обследования ногтевых пластин и кутикулы проводится с грибковыми заболеваниями ногтей – онихомикозом и паронихией.
По материалам m.ilive.com.ua
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
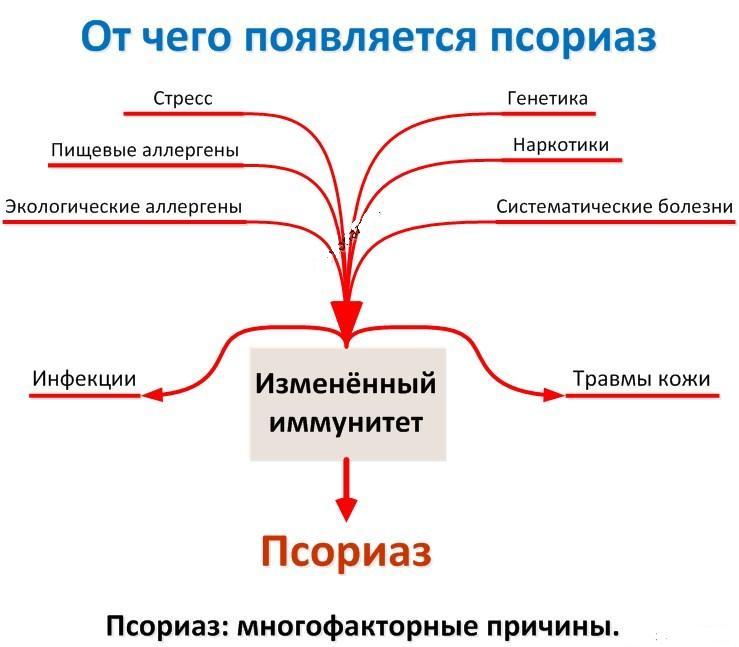
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
По материалам dermatolog03.ru
